Ventrikulær rytme og akselerert ventrikulær rytme (idioventrikulær rytme)
Ventrikulær rytme og akselerert ventrikulær rytme (idioventrikulær rytme)
Denne artikkelen gir en inngående oversikt over ventrikulær rytme (ofte kalt ventrikulær erstatningsrytme) og akselerert ventrikulær rytme (AIVR), sistnevnte også kjent som idioventrikulær rytme. Det er av stor klinisk betydning å gjenkjenne disse arytmiene på elektrokardiogrammet (EKG), da de representerer ulike patofysiologiske tilstander med vidt forskjellig prognose og behandlingsbehov. Diagnostikk og behandling av ventrikkeltakykardi (VT) vil bli behandlet i et eget kapittel, men differensialdiagnostikken mot disse tilstandene er essensiell. Følgende arytmier omtales i dette kapittelet:
- Ventrikulær rytme (ventrikulær erstatningsrytme/escape rhythm)
- Akselerert ventrikkelrytme, som også kalles idioventrikulær rytme (AIVR).
Kjennetegnet på alle ventrikulære rytmer er det brede QRS-komplekset (QRS-varighet ≥0,12 sekunder, ofte >0,14 sekunder ved distale fokus). QRS-komplekset er bredt fordi de ektopiske impulsene som forårsaker disse rytmene, oppstår distalt for His-bunten. Impulsen må dermed spre seg via celle-til-celle-ledning (gap junctions) gjennom det kontraktile myokardiet, i stedet for gjennom det spesialiserte, raske ledningssystemet (His-Purkinje-systemet). Denne aberrante depolariseringen er betydelig langsommere enn normalt, noe som resulterer i den økte QRS-bredden.
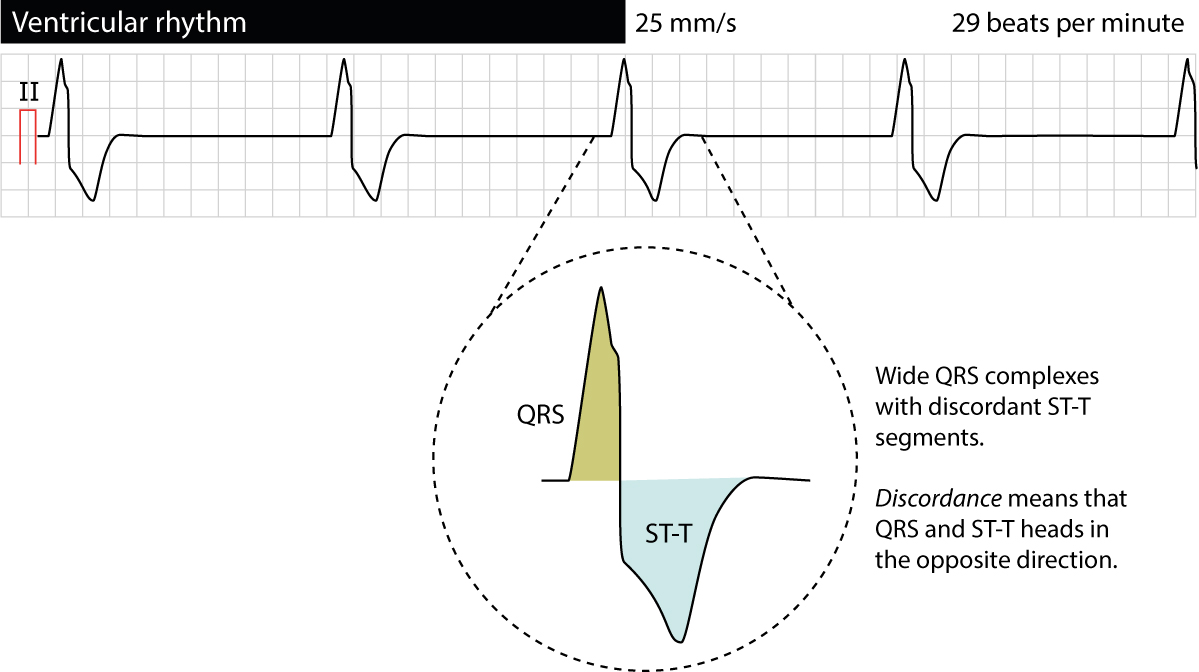
Fordi ventrikkeldepolariseringen er unormal, vil sekvensen for repolarisering også endres (les om sekundære ST-T-forandringer på EKG). Derfor vil alle slag og rytmer som oppstår i ventriklene, vise diskordante ST-T-segmenter. Dette innebærer at T-bølgen og ST-segmentet peker i motsatt retning av QRS-kompleksets hovedvektor. Dersom QRS er positivt, skal man forvente ST-depresjon og negativ T-bølge, og vice versa. Manglende diskordans (konkordans) kan i seg selv være et tegn på iskemi eller annen patologi. Figur 1 viser et eksempel på typisk ventrikulær morfologi.
Ett unntak fra regelen ovenfor bør bemerkes. Hvis et ektopisk fokus oppstår høyt i interventrikulærseptum, i eller i umiddelbar nærhet av His-bunten (fascikulær opprinnelse), kan impulsen i noen tilfeller entre ledningssystemet og distribueres til begge buntgrenene relativt synkront. Dette kan gi en ventrikulær rytme med relativt smale QRS-komplekser (ofte <0,12 s), som kan ligne en supraventrikulær rytme. Dette er imidlertid mindre vanlig, men viktig å være klar over ved fascikulære takykardier eller høye septale erstatningsrytmer.
Årsaker og mekanismer
De grunnleggende elektrofysiologiske mekanismene bak ventrikulære rytmer er de samme som for andre arytmier, men den kliniske konteksten varierer.
- Økt automatikk: Kan oppstå i His-Purkinje-fibre, spesielt under iskemiske forhold eller ved sympatisk stimulering.
- Unormal automatikk: Skadede myokardceller (f.eks. ved akutt hjerteinfarkt) kan oppnå spontan depolariseringsevne.
- Utløst aktivitet (Triggered activity): Forårsaket av etterdepolariseringer (EADs eller DADs), ofte sett ved elektrolyttforstyrrelser (hypokalemi, hypomagnesemi), digoksintoksisitet eller reperfusjon.
- Re-entry (genbruksmekanisme): Den vanligste mekanismen ved ventrikkeltakykardi, men kan også være involvert ved langsommere ventrikulære rytmer i arrvev.
Kliniske årsaker inkluderer akutt myokardinfarkt (spesielt under reperfusjonfasen), alvorlig elektrolyttubalanse (f.eks. hyperkalemi), legemiddelbivirkninger (digoksin, beta-agonister, antiarytmika klasse I og III), hypoksi, samt mekanisk irritasjon fra intrakardiale katetre (f.eks. under angiografi eller innleggelse av sentrale venekatetre).
Definisjoner og EKG-kriterier
Ventrikulær erstatningsrytme (Ventricular Escape Rhythm)
Ventrikulær rytme (også kalt ventrikulær erstatningsrytme) foreligger hvis 3 eller flere påfølgende slag har ventrikulær opprinnelse med en lav frekvens. Ventrikkelfrekvensen ligger typisk mellom 20 og 40 slag per minutt, og rytmen er som regel regelmessig. Det foreligger alltid sekundære ST-T-forandringer med diskordans (figur 1).
Denne rytmen opptrer typisk som en «redningsmekanisme» ved svikt i de overordnede pacemakersentrene (sinusarrest) eller ved komplett hjerteblokk (tredjegrads AV-blokk) der impulser fra atriene ikke når ventriklene. Jo lenger distalt i ledningssystemet fokuset sitter, desto lavere er frekvensen og desto bredere er QRS-kompleksene. Det er viktig å merke seg at en ventrikulær erstatningsrytme er en ustabil og upålitelig rytme; den kan plutselig opphøre (asystole) eller degenerere. Figur 1 eksemplifiserer en ventrikulær rytme med karakteristisk breddeforøkede QRS.
Akselerert ventrikkelrytme (AIVR)
Akselerert ventrikkelrytme (idioventrikulær rytme, ofte forkortet AIVR) er en ektopisk ventrikulær rytme med en frekvens på 50/60 til 100/110 slag per minutt. Den er altså raskere enn en ventrikulær erstatningsrytme, men langsommere enn en definert ventrikkeltakykardi (som typisk er >100-120 slag/min). Som ved ventrikkelrytme er QRS-komplekset bredt med diskordant ST-T-segment, og rytmen er regelmessig (i de fleste tilfeller), men kan vise liten uregelmessighet ved oppstart («warm-up phenomenon»).
Idioventrikulær rytme starter og avsluttes ofte gradvis. Den forekommer i andre situasjoner enn den langsomme ventrikulære rytmen; AIVR ses først og fremst etter vellykket reperfusjon i en okkludert koronararterie (f.eks. etter PCI ved STEMI eller trombolyse). Det regnes som et spesifikt tegn på gjenopprettet koronar flow («reperfusjonsarytmi»). Den forekommer også ved digoksintoksisitet, hypoksi, myokarditt og elektrolyttforstyrrelser.
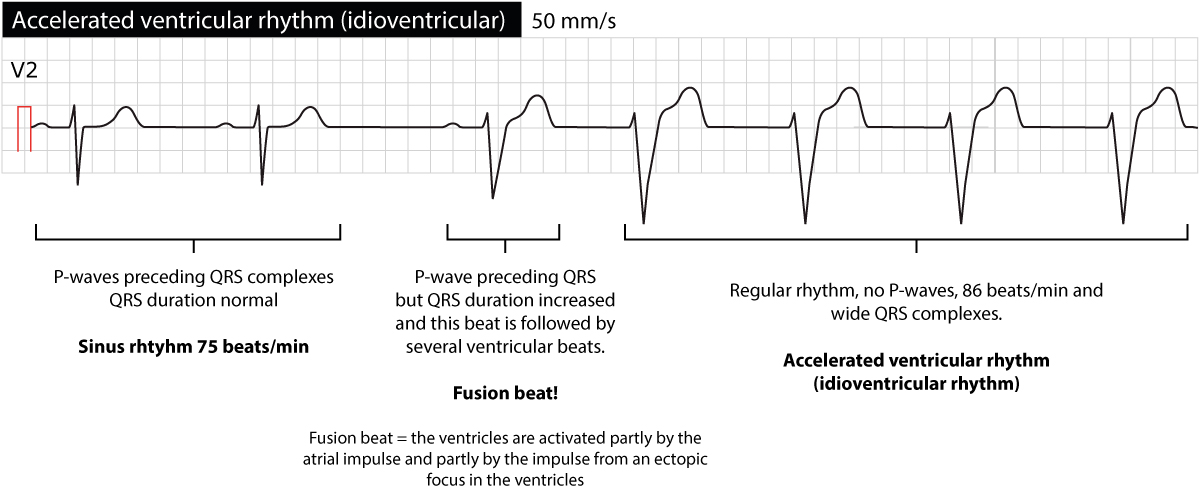
Fordi frekvensen (60-100 slag i minuttet) er på nivå med normal sinusrytme, konkurrerer disse to rytmene ofte om å styre hjertet. Dette fenomenet kalles isorhytmisk dissosiasjon. Man ser typisk perioder med sinusrytme som veksler med akselerert ventrikulær rytme, avhengig av hvilken pacemaker som er raskest i øyeblikket. Fusjonsslag er svært vanlig i overgangsfasene.
Som nevnt er idioventrikulær rytme svært typisk under reperfusjon, og i dette scenariet er det en god prognostisk markør. Merk at den idioventrikulære rytmen kan opptre med varierende QRS-morfologi (dvs. multifokale ventrikulære komplekser). I nesten alle tilfeller (særlig ved myokardiskemi/reperfusjon) er idioventrikulær rytme benign (godartet) og forbigående. Den degenererer sjelden til ventrikkeltakykardi eller ventrikkelflimmer, og den påvirker vanligvis ikke hjertets minuttvolum i en slik grad at det går ut over hemodynamikken, ettersom frekvensen er fysiologisk adekvat.
Nøkkelbegreper: AV-dissosiasjon og Fusjonsslag
For å skille ventrikulære rytmer fra supraventrikulære rytmer med aberrasjon (grenblokk), er to begreper sentrale:
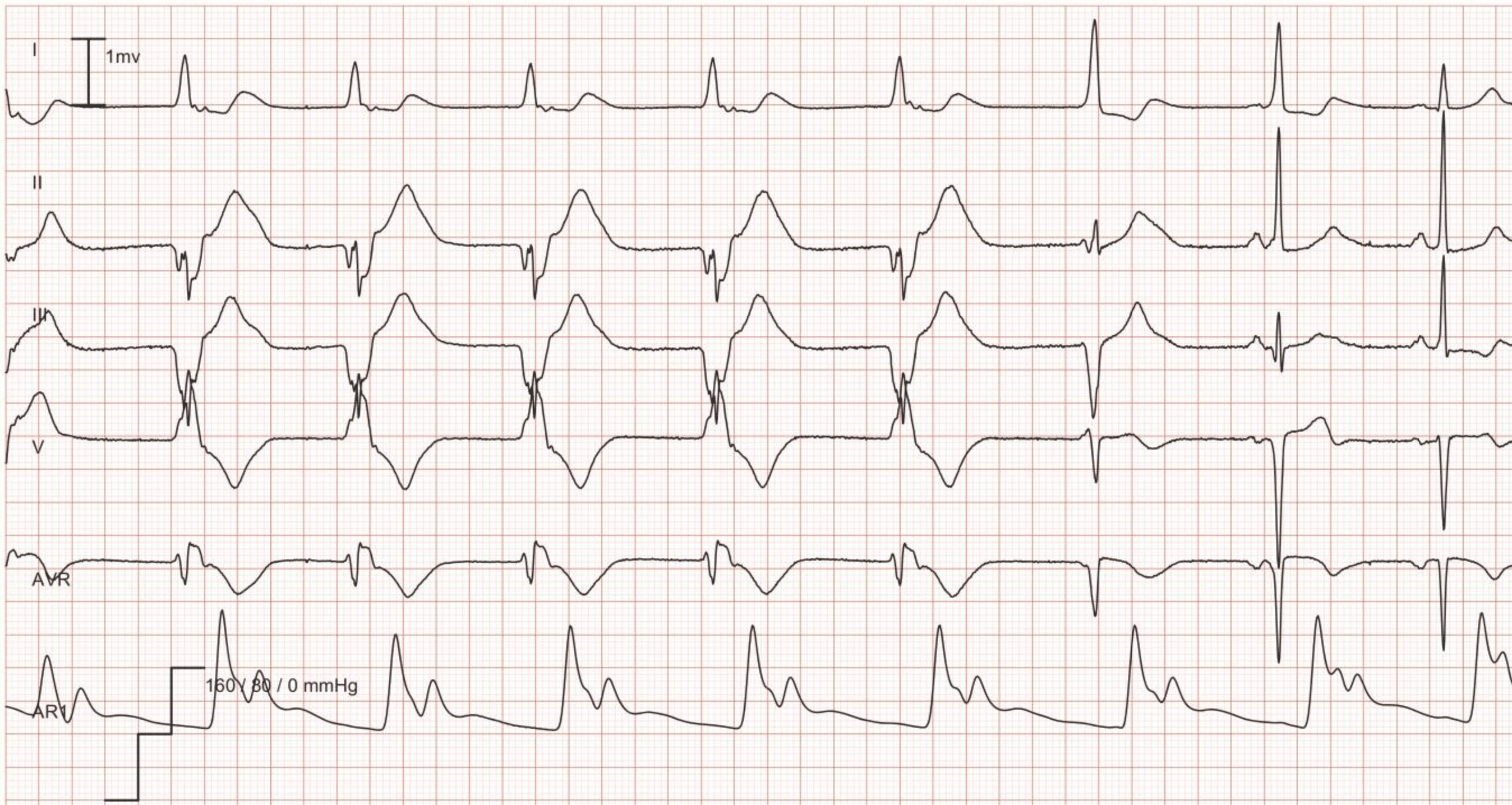
- AV-dissosiasjon: Atriene og ventriklene slår uavhengig av hverandre. P-bølger ses med sin egen frekvens («marsjerer gjennom» EKG-strimmelen), uten relasjon til QRS-kompleksene. Dette er et sterkt tegn på ventrikulær opprinnelse (både ved VT, AIVR og totalblokk med ventrikulær erstatningsrytme).
- Fusjonsslag: Dette oppstår når ventriklene depolariseres samtidig av to ulike impulser – en supraventrikulær impuls (som har kommet gjennom AV-knuten) og en ventrikulær impuls. Resultatet er et QRS-kompleks som morfologisk ser ut som en blanding («hybrid») av et normalt slag og et ventrikulært slag. Tilstedeværelsen av fusjonsslag bekrefter at det eksisterer et ventrikulært fokus (se Figur 2).
- Capture beats (innfangne slag): Et normalt, smalt QRS-kompleks (eller med kjent grenblokk) som dukker opp midt i en sekvens av brede komplekser, fordi sinusknuten «rakk» å aktivere ventriklene via det normale ledningssystemet. Dette bekrefter også AV-dissosiasjon.
Håndtering og behandling
Behandlingstilnærmingen er avhengig av om pasienten har en langsom ventrikulær erstatningsrytme (bradykardi) eller en AIVR, samt pasientens hemodynamiske status.
Behandling av AIVR
Asymptomatiske pasienter med akselerert ventrikkelrytme trenger ingen spesifikk antiarytmisk behandling. Idioventrikulær rytme er så godt som alltid forbigående og går spontant tilbake til sinusrytme når sinusfrekvensen overstiger det ventrikulære fokuset, eller når det ventrikulære fokuset roer seg. Det er viktig å IKKE gi antiarytmika (som amiodaron eller lidokain) for å undertrykke AIVR, da dette kan fjerne pasientens eneste fungerende pacemaker dersom sinusknuten svikter, og dermed føre til asystole. Behandlingen rettes mot underliggende årsak (f.eks. elektrolyttkorrigering eller fortsettelse av iskemibehandling).
Behandling av ventrikulær erstatningsrytme
Pasienter med langsom ventrikulær rytme (<40/min) har ofte utilstrekkelig hjerteminuttvolum og kan være hemodynamisk ustabile (hypotensjon, synkope, hjertesvikt). Disse behandles etter retningslinjer for alvorlig bradykardi:
- Atropin: Kan forsøkes (0,5-1 mg iv), men ved infranodale blokk (distale blokk med brede QRS) har atropin ofte liten eller ingen effekt, og kan i verste fall forverre blokket.
- Isoprenaline: Ved manglende effekt av atropin kan infusjon med isoprenalin (beta-agonist) øke frekvensen på de ventrikulære pacemakerne.
- Transkutan eller transvenøs pacing: Dette er den definitive behandlingen for symptomatiske pasienter med ventrikulær erstatningsrytme, spesielt ved fremre veggs hjerteinfarkt hvor blokket ofte er distalt og irreversibelt i akuttfasen.