Hjertetroponin I (TnI) og T (TnT): Tolkning og evaluering ved akutt koronarsyndrom
Troponin er et komplekst regulerende proteinkompleks som uttrykkes i tverrstripet muskulatur (hjerte- og skjelettmuskulatur). Komplekset er forankret til tropomyosin og består av tre subenheter: troponin I (TnI) som hemmer (inhiberer) kontraksjon, troponin C (TnC) som binder kalsium, og troponin T (TnT) som binder komplekset til tropomyosin. Dette samspillet muliggjør interaksjonen mellom aktin og myosin og er dermed fundamentalt for muskelsammentrekning. Det finnes hjertespesifikke isoformer av troponin I og T, og disse benevnes cTnI og cTnT. Isoformene cTnI og cTnT uttrykkes nesten utelukkende i kardiomyocytter, noe som gjør dem til ideelle biomarkører.
Hjertetroponinnivåene er svært lave hos friske personer; 99-prosentilen (øvre referansegrense) er ofte mindre enn noen få nanogram per liter blod (vanligvis < 5–14 ng/L avhengig av analysemetode). Dette skyldes den lave fysiologiske omsetningen av hjertemuskelceller (Parmacek et al.). Ved myokardskade lekker troponin over i blodbanen. Nivået stiger typisk i løpet av 2–3 timer etter en akutt hendelse. Dette utnyttes i klinisk praksis for diagnostikk og risikostratifisering av pasienter med mistenkt akutt koronarsyndrom (AKS). Moderne laboratorier benytter i dag nesten utelukkende høysensitive troponinanalyser (hs-cTnI og hs-cTnT). Selv om begge markørene er likeverdige i diagnostikken av hjerteinfarkt, er det visse forskjeller klinikerne bør være oppmerksomme på:
- Spesifisitet ved skjelettmuskelskade: En økning i troponin I (cTnI) anses ofte som noe mer spesifikt for myokardskade i settinger med betydelig skjelettmuskeltraume. Selv om cTnT er hjertespesifikt, har det historisk vært rapportert om mulig kryssreaktivitet eller re-ekspresjon av føtale former av cTnT i regenererende skjelettmuskulatur ved alvorlige muskelsykdommer (f.eks. polymyositt, Duchenne). Med nyere generasjoner hs-cTnT-analyser er dette problemet betydelig redusert, men cTnI påvirkes i praksis aldri av skjelettmuskelskade.
- Nyresvikt: Både troponin T og I kan være kronisk forhøyet hos pasienter med kronisk nyresykdom (CKD) uten at det foreligger akutt iskemi. Dette fenomenet er imidlertid mer uttalt for troponin T enn for troponin I (Seng et al.). Årsakene er sammensatte og inkluderer redusert renal clearance, men også subklinisk myokardskade og mikronekrose som er hyppig forekommende ved uremi. For diagnostikk av hjerteinfarkt hos nyresyke er det derfor avgjørende å se på endringen (delta-verdien) fremfor den absolutte konsentrasjonen.
- Stigningshastighet: Troponin I har en tendens til å stige noe raskere enn troponin T ved akutt hjerteinfarkt, selv om begge markørene med dagens høysensitive metoder detekterer stigning svært tidlig (innen 1-2 timer).
- Absolutte nivåer: Troponin I-nivåene stiger ofte til vesentlig høyere absolutte verdier (ng/L) enn troponin T-nivåene ved store hjerteinfarkt. Troponin I kan være opptil 10-100 ganger høyere enn troponin T hos samme person målt i samme enhet. Det er derfor ingen direkte konverteringsfaktor mellom de to; man må forholde seg til den spesifikke analysens referanseområder.
- Analytisk interferens: Risikoen for interferens varierer. Antistoffinterferens (f.eks. heterofile antistoffer eller HAMA) kan forekomme for begge, men har tradisjonelt vært diskutert mer rundt cTnI. Et viktig fenomen er dannelsen av makro-troponin (troponin bundet til immunglobuliner), som har redusert renal clearance og dermed gir vedvarende forhøyede målinger uten klinisk korrelat. I tillegg kan inntak av høye doser Biotin (vitamin B7) gi falskt lave verdier i analyser som benytter streptavidin-biotin-interaksjon (særlig enkelte cTnT-analyser), mens det kan gi falske utslag i andre retninger for cTnI avhengig av analyseplattform (Bularga et al.).
Alder, kjønn og komorbiditet påvirker basalnivåene av troponin. Troponinnivåene er opptil tre ganger høyere hos friske eldre sammenlignet med friske unge individer, sannsynligvis som følge av subklinisk hjertesykdom og aldersrelatert apoptose. På samme måte har personer med redusert glomerulær filtrasjonshastighet (GFR) høyere basalverdier. Det er også en tydelig kjønnsforskjell: Menn har fysiologisk høyere troponinnivåer enn kvinner, antagelig grunnet større venstre ventrikkelmasse. Flere hs-troponinanalyser opererer derfor nå med kjønnsspesifikke referansegrenser (cut-offs), hvor grensen for kvinner er lavere enn for menn (Mueller etal, Boeddinghaus et al, Miller-Hodges et al, Twerenbold et al).
Kinetikk
Forståelsen av troponins frigjøringsmønster er viktig for tolkningen av prøvesvarene:
- Troponin finnes i to «pools» i hjertemuskelcellen: en liten del (ca. 5–8 %) er fritt oppløst i cytosol, mens hovedandelen er strukturelt bundet i myofilamentene.
- Ved en akutt iskemi skjer det først en rask frigjøring av den cytosoliske fraksjonen. Dette gir stigningen i Troponin T (cTnT) og Troponin I (cTnI) som kan detekteres allerede 1–3 timer etter symptomdebut med høysensitive analyser.
- Dersom skaden er irreversibel (nekrose), brytes myofilamentene ned, og den strukturelt bundne fraksjonen frigjøres. Dette gir en vedvarende forhøyelse.
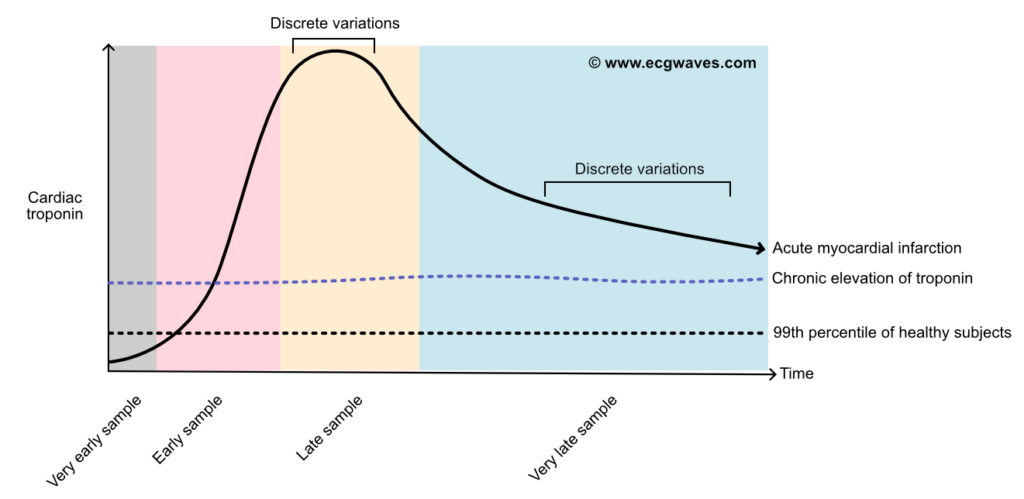
- Maksimal troponinverdi (peak) observeres oftest i løpet av 12–24 timer ved vellykket reperfusjon (utvasking), men kan komme senere (opptil 48 timer) ved okkluderte kar uten reperfusjon.
- Troponin kan være forhøyet i opptil 5–14 dager etter et større hjerteinfarkt. Dette er nyttig for diagnostikk av pasienter som kommer sent til lege (subakutt infarkt).
- Arealet under kurven korrelerer godt med infarktstørrelsen; jo større infarkt, desto høyere troponinnivå og desto lengre varighet av forhøyede nivåer.
Forskjeller i absolutte konsentrasjoner av troponin I og T under akutt hjerteinfarkt
Som nevnt ovenfor har konsentrasjonen av hjertetroponin I (cTnI) en tendens til å øke til høyere numeriske nivåer enn cTnT under akutt hjerteinfarkt. cTnI og cTnT har forskjellige molekylstrukturer, noe som kan påvirke frigjøringen i blodet og clearance (halveringstid). cTnI har en mindre molekylvekt (ca. 24 kDa) enn cTnT (ca. 37 kDa). I sirkulasjonen danner troponin komplekser (TIC-kompleks) og brytes ned til ulike fragmenter som analysene detekterer. Forskjeller i nedbrytning og clearance forklarer hvorfor de absolutte verdiene skiller seg, men den kliniske ytelsen for å påvise infarkt er tilnærmet identisk.
Normalverdier (referanseverdier)
- URL (Upper Reference Limit): URL er den øvre normalgrensen for troponin i en antatt frisk populasjon. Den er definert som den 99. persentilen. Dette betyr at 99 % av friske individer vil ha en verdi under denne grensen. Den 99. persentilen er analysespesifikk (se tabell 1), og verdier mellom 10 ng/L og 20 ng/L er vanligst for de mest brukte analysene i Norge.
- Forhøyet troponin: En verdi over URL-verdien (99-prosentilen) defineres som myokardskade.
Hvilken type analyse og algoritme som brukes for å utelukke («rule-out») eller bekrefte («rule-in») akutt hjerteinfarkt, varierer. Europeiske retningslinjer anbefaler bruk av raske algoritmer basert på prøvetaking ved 0 timer og etter 1 eller 2 timer.
Diagnosen akutt hjerteinfarkt er avhengig av bekreftelse av et dynamisk mønster – det vil si stigende og/eller fallende troponinnivåer. De skiftende nivåene skiller den akutte hendelsen (hjerteinfarkt eller annen akutt skade) fra kroniske forhøyninger (f.eks. stabil hjertesvikt, strukturell hjertesykdom eller nyresvikt), hvor nivåene er mer stabile over tid.
Høysensitivt troponin (hs-troponin)
Høysensitiv troponin (hs-troponin) er standarden på norske sykehus. Definisjonen av en høysensitivitetsanalyse er at den kan kvantifisere troponin hos >50 % av friske individer, og at den har en presisjon (variasjonskoeffisient, CV) på < 10 % ved den 99. persentilen.
Høysensitivt troponin er betydelig mer sensitivt enn eldre generasjoner. Innføringen av høysensitivt troponin førte til at en betydelig andel (ca. 20 %) av pasientene som tidligere fikk diagnosen ustabil angina, ble omklassifisert til NSTEMI (lite hjerteinfarkt uten ST-elevasjon) (Braunwald etal., Collet et al., Mueller et al.). Dette har bedret prognosen for denne gruppen ved at de raskere får adekvat behandling.
Høysensitive troponiner har flere kliniske fordeler:
- Tidligere deteksjon: Hs-troponinanalyser oppdager myokardskade tidligere (ofte innen 1 time), noe som reduserer tiden til diagnose og behandling («time to decision»).
- Høy Negativ Prediktiv Verdi (NPV): NPV for hs-troponin er svært høy (>99 %). Det betyr at svært lave verdier ved ankomst (og etter 1 time) med stor sikkerhet utelukker hjerteinfarkt, noe som muliggjør trygg hjemsendelse.
- Diagnostisk presisjon: En betydelig andel tilfeller som tidligere ble klassifisert som ustabil angina, kan nå korrekt klassifiseres og behandles som NSTEMI.
- Høy Positiv Prediktiv Verdi (PPV) ved høye nivåer: Mens lave forhøyelser kan skyldes mye annet enn infarkt, er svært høye verdier (>5 ganger URL) sterkt assosiert med hjerteinfarkt av type 1 (akutt plakkruptur).
Troponin ved akutt hjerteinfarkt
I henhold til den fjerde universelle definisjonen av hjerteinfarkt (2018), stilles diagnosen akutt hjerteinfarkt når det foreligger akutt myokardskade (deteksjon av stigning og/eller fall i cTn med minst én verdi over 99-persentilen) samt klinisk evidens for akutt myokardiskemi.
Klinisk evidens for iskemi krever minst ett av følgende:
- Symptomer på myokardiskemi (f.eks. brystsmerter, dyspné).
- Nye iskemiske EKG-forandringer (nye ST-T-forandringer eller nytt venstre grenblokk).
- Utvikling av patologiske Q-bølger i EKG.
- Bildediagnostiske tegn på nytt tap av viabelt myokard eller nye regionale veggbevegelsesforstyrrelser (ved ekkokardiografi, MR eller nukleær imaging).
- Identifikasjon av koronartrombe ved angiografi eller obduksjon.
Type 1 vs. Type 2 hjerteinfarkt
Det er avgjørende å skille mellom etiologien til infarktet, da behandlingen er ulik:
- Type 1 Hjerteinfarkt: Skyldes en akutt aterotrombotisk hendelse (plakkruptur, sårdannelse, fissur eller disseksjon) som fører til koronar okklusjon. Dette er det «klassiske» hjerteinfarktet som skal behandles med antitrombotika og ofte invasiv utredning (angiografi/PCI).
- Type 2 Hjerteinfarkt: Skyldes en ubalanse mellom oksygentilbud og oksygenetterspørsel i myokard, som ikke er forårsaket av akutt koronar aterotrombose. Eksempler er alvorlig anemi, takyarytmi, hypotensjon/sjokk, respirasjonssvikt eller alvorlig hypertensjon. Behandlingen rettes her primært mot den underliggende årsaken, ikke nødvendigvis koronar intervensjon.
Tolkning av forhøyede troponinnivåer
- Myokardskade (Injury): Defineres isolert som en troponinverdi over 99-prosentilen. Dette kan være akutt eller kronisk og trenger ikke være et infarkt (krever iskemitegn).
- Akutt myokardskade: Krever at man påviser en signifikant endring (delta) – enten stigning eller fall – ved gjentatt prøvetaking.
- For å utelukke eller bekrefte akutt hjerteinfarkt i akuttmottaket brukes serielle målinger. Følgende algoritmer er validert:
- 0 t/1 t-algoritmen: Troponin analyseres ved ankomst og etter 1 time. Anbefalt av ESC grunnet best dokumentasjon.
- 0 h/2 h-algoritmen: Troponin analyseres ved ankomst og etter 2 timer. Godt alternativ.
- 0 t/3 t-algoritmen: Troponin analyseres ved ankomst og etter 3 timer. Brukes hvis raskere algoritmer ikke er implementert.
- Kronisk myokardskade: Troponinforhøyelsen er vedvarende (variasjon <20 %) ved gjentatt prøvetaking. Dette ses typisk ved strukturell hjertesykdom (hjertesvikt, hypertrofi) eller kronisk nyresvikt.
Fallgruver, forbehold og konfunderende faktorer
Det er viktig å være klar over begrensningene og potensielle feilkilder ved troponintolkning:
- Ustabil angina: Pasienter med ustabil angina har per definisjon ikke myokardnekrose, og dermed ikke forhøyede troponinnivåer. Hvis troponin stiger, er diagnosen NSTEMI. Ustabil angina blir en sjeldnere diagnose med innføring av hs-troponin.
- «Late presenters»: I det sene forløpet av et hjerteinfarkt (f.eks. >24-48 timer etter smerter) har troponinnivået nådd et platå (se figur 1). Gjentatte målinger med korte intervaller (1 time) vil da kanskje ikke vise signifikant endring. Klinisk historie er her avgjørende.
- Svært tidlig ankomst («Window period»): Algoritmene 0 t/1 t er robuste, men hos pasienter som kommer ekstremt tidlig (< 1 time etter symptomdebut), kan troponinstigningen være i startfasen og under deteksjonsgrensen. En ekstra prøve etter 3 timer bør vurderes ved sterk mistanke hos disse pasientene.
- Interferens og Makro-troponin: Som nevnt kan antistoffer (makro-troponin) gi falskt forhøyede verdier. Dette bør mistenkes hvis pasienten har betydelig forhøyet troponin uten EKG-forandringer, uten bildefunn og uten klinisk forklaring. Makro-troponin kan avsløres ved spesialanalyser (PEG-presipitering).
- Biotin: Pasienter som tar høye doser biotin (f.eks. for MS eller hud/hår-tilskudd >5-10 mg daglig) kan få falskt lave verdier på enkelte analyseplattformer (spesielt Roche cTnT).
Årsaker til forhøyede troponinnivåer (Differensialdiagnoser)
Troponin er organspesifikt, men ikke sykdomsspesifikt. En lang rekke tilstander utover hjerteinfarkt gir myokardskade. Det er klinikerens oppgave å sette prøvesvaret i sammenheng med pasientens symptomer.
Iskemiske årsaker (Hjerteinfarkt):
- Type 1 Infarkt (Plakkruptur/trombose)
- Type 2 Infarkt (Forsyningsubalanse: Anemi, takykardi, sjokk)
Ikke-iskemiske kardiale årsaker:
- Akutt og kronisk hjertesvikt (strekk i myokard)
- Myokarditt og perikarditt (inflammasjon)
- Takotsubo-kardiomyopati (stresskardiomyopati)
- Hjertekontusjon/traume (inkludert HLR og defibrillering)
- Hjerteprosedyrer (PCI, CABG, ablasjon, TAVI, pacemakerimplantasjon)
- Takyarytmier (Atrieflimmer, VT) og Bradyarytmier
- Aortadisseksjon (obs: kan dissekere koronarostier)
- Hjerteklaffsykdom (Aortastenose, Aortainsuffisiens)
- Infiltrative sykdommer (Amyloidose, Sarkoidose, Hemokromatose)
Systemiske årsaker med sekundær hjertepåvirkning:
- Lungeemboli (høyre ventrikkelbelastning)
- Sepsis og kritisk sykdom
- Nyresvikt (redusert utskillelse og uremisk myokardpåvirkning)
- Akutt hjerneslag (spesielt subaraknoidalblødning – «nevrogen stunning»)
- Kardiotoksiske legemidler (doksorubicin, herceptin, 5-FU, kokain)
- Ekstrem fysisk anstrengelse (forbigående lekkasje, oftest godartet)
- Rabdomyolyse (hvis samtidig myokardskade)
Algoritmer for inn- og utelukkelse
ESC (European Society of Cardiology) anbefaler bruk av algoritmer for tidlig utelukkelse (rule-out) og bekreftelse (rule-in). Disse algoritmene er basert på store multisenterstudier og gjelder spesifikt for hs-troponinanalyser. Hovedformålet er å raskt identifisere pasienter som trygt kan sendes hjem, og de som trenger øyeblikkelig innleggelse og overvåkning.
VIKTIG: Troponinalgoritmer brukes ikke isolert hos pasienter med ST-segmentheving (STEMI) på EKG. Disse pasientene skal umiddelbart til angiografi/PCI uten å vente på troponinsvar.
Beslutningene i algoritmene er basert på absolutte verdier ved innkomst og endringen (delta) etter 1 eller 2 timer:
- Rule-out (Utelukke): Hvis verdien ved 0 timer er svært lav, ELLER verdien er lav og viser ingen stigning etter 1 time. Dette gir en NPV >99 %.
- Rule-in (Bekrefte): Hvis verdien ved 0 timer er betydelig forhøyet, ELLER det er en tydelig stigning etter 1 time. Dette gir en høy PPV for akutt hjerteinfarkt.
- Observe (Gråsone): Pasienter som verken oppfyller rule-out eller rule-in. Disse krever videre observasjon, ny troponinmåling (f.eks. ved 3 timer) og ofte ekkokardiografi.
Tabell 1. Analysespesifikke cut-offs (ng/L) for ESC 0/1t og 0/2t algoritmer
Merk: Verdiene under er veiledende og kan variere noe avhengig av lokal kalibrering og oppdaterte assay-versjoner. Sjekk alltid laboratoriets egne grenser.
| 0 t/1 t-algoritme | Svært lav | Lav | Ingen endring etter 1 time (1hΔ) | Høy | 1tΔ |
| hs-cTn T (Elecsys; Roche) | <5 | <12 | <3 | ≥52 | ≥5 |
| hs-cTn I (Architect; Abbott) | <4 | <5 | <2 | ≥64 | ≥6 |
| hs-cTn I (Centaur; Siemens) | <3 | <6 | <3 | ≥120 | ≥12 |
| hs-cTn I (Access; Beckman Coulter) | <4 | <5 | <4 | ≥50 | ≥15 |
| hs-cTn I (Clarity; Singulex) | <1 | <2 | <1 | ≥30 | ≥6 |
| hs-cTn I (Vitros; Clinical Diagnostics) | <1 | <2 | <1 | ≥40 | ≥4 |
| hs-cTn I (Pathfast; LSI Medience) | <3 | <4 | <3 | ≥90 | ≥20 |
| hs-cTn I (TriageTrue; Quidel) | <4 | <5 | <3 | ≥60 | ≥8 |
| 0 h/2 h algoritme | Svært lav | Lav | Ingen endring etter 2 timer (2hΔ) | Høy | 2 tΔ |
| hs-cTn T (Elecsys; Roche) | <5 | <14 | <4 | ≥52 | ≥10 |
| hs-cTn I (Architect; Abbott) | <4 | <6 | <2 | ≥64 | ≥15 |
| hs-cTn I (Centaur; Siemens) | <3 | <8 | <7 | ≥120 | ≥20 |
| hs-cTn I (Access; Beckman Coulter) | <4 | <5 | <5 | ≥50 | ≥20 |
| hs-cTn I (Clarity; Singulex) | <1 | TBD | TBD | ≥30 | TBD |
| hs-cTn I (Vitros; Clinical Diagnostics) | <1 | TBD | TBD | ≥40 | TBD |
| hs-cTn I (Pathfast; LSI Medience) | <3 | TBD | TBD | ≥90 | TBD |
| hs-cTn I (TriageTrue; Quidel) | <4 | TBD | TBD | ≥60 | TBD |
0 h / 1 h-algoritme
Flytskjemaet nedenfor viser prinsippet for 0 t/1 t-algoritmen. Dette anses som «gullstandarden» i dagens ESC-retningslinjer (Wildi et al.). Det forutsetter at analysetiden (Turn-around time, TAT) er kort (<1 time).
Dersom en pasient havner i «Observe»-sonen, anbefales vanligvis en tredje prøve etter 3 timer, samt en klinisk revurdering med ekkokardiografi for å lete etter differensialdiagnoser.
Hjertetroponin ved plutselig hjertestans
Ved hjertestans utenfor sykehus tas det rutinemessig troponin ved ankomst. Spørsmålet er om forhøyede verdier kan identifisere pasienter med akutt koronar okklusjon som årsak til hjertestansen, og som dermed bør revasulariseres akutt.
Teoretisk starter myokardnekrose etter ca. 20 minutter med anoksi. Imidlertid viser studier at hjertestans i seg selv (global iskemi) og gjenopplivningsforsøk (HLR, elektrisk støt) ofte fører til troponinutslipp uavhengig av om årsaken var et hjerteinfarkt eller ikke. En studie av 145 overlevende etter hjertestans viste at alle hadde forhøyede troponinnivåer, uten at nivåene kunne skille sikkert mellom infarktrelatert og ikke-infarktrelatert stans (Agusala et al.).
Klinisk konklusjon: Hos pasienter med hjertestans uten ST-elevasjon i EKG bør ikke troponinnivået alene styre indikasjonen for akutt angiografi. Beslutningen må baseres på en totalvurdering av klinikk, EKG, hemodynamisk stabilitet og sannsynlighet for koronar årsak.
Referanser
ESC Guidelines 2020 for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC). Collet JP, Thiele H, et al. European Heart Journal (2020).
Thygesen K, Alpert JS, Jaffe AS, et al. Fourth Universal Definition of Myocardial Infarction (2018). Eur Heart J 2019;40:237-69.
Rubini Gimenez M, Twerenbold R, Reichlin T, et al. Direct comparison of high-sensitivity-cardiac troponin I vs. T for the early diagnosis of acute myocardial infarction. Eur Heart J. 2014.
Gore MO, Seliger SL, Defilippi CR, et al. Age- and sex-dependent upper reference limits for the high-sensitivity cardiac troponin T assay. J Am Coll Cardiol. 2014.
Lee KK, Ferry AV, Anand A, et al. Sex-Specific Thresholds of High-Sensitivity Troponin in Patients With Suspected Acute Coronary Syndrome. J Am Coll Cardiol. 2019.
Mueller T, Egger M, Peer E, et al. Evaluation of sex-specific cut-off values of high-sensitivity cardiac troponin I and T assays in an emergency department setting – Results from the Linz Troponin (LITROP) study. Clin Chim Acta. 2018.
Shah ASV, Anand A, Strachan FE, et al. High-sensitivity troponin in the evaluation of patients with suspected acute coronary syndrome: a stepped-wedge, cluster-randomised controlled trial. Lancet 2018.
Wildi K, Nelles B, Twerenbold R, et al. Safety and efficacy of the 0 h/3 h protocol for rapid rule out of myocardial infarction. Am Heart J 2016.
Bularga A, et al. High-Sensitivity Troponin and the Diagnosis of Myocardial Infarction. Clin Chem. 2022 (Om interferens).