Disse tiltakene utgjør overlevelseskjeden (figur 1). Overlevelseskjeden ved hjertestans utenfor sykehus (OHCA) er et konsept som beskriver de nødvendige leddene for å redde liv. Kjeden omfatter lekfolk (tilstedeværende), den akuttmedisinske kommunikasjonssentralen (AMK), førstehjelpspersonell (politi, brannvesen, akutthjelpere, vektere osv.), ambulansepersonell (paramedics, sykepleiere) og leger i den akuttmedisinske tjenesten, samt sykehusets hjertestansteam og intensivavdelinger som tar seg av behandlingen etter at spontan sirkulasjon (ROSC) er gjenopprettet.
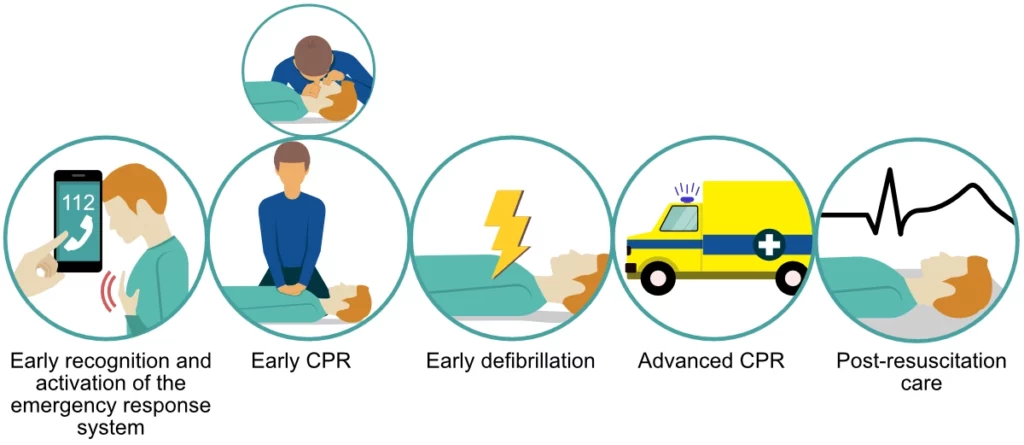
Selv om de nødvendige ferdighetene, kompleksiteten og kostnadene ved intervensjonene øker for hvert trinn i overlevelseskjeden, er det de tre første tiltakene som danner fundamentet for overlevelse. Uten tidlig erkjennelse og basal HLR, vil avanserte tiltak senere i forløpet sjelden føre frem. De tre første tiltakene (1 til 3) kan utføres av hvem som helst, også lekfolk uten forutgående opplæring i hjerte-lunge-redning (HLR), ofte med veiledning fra AMK (113). Rask levering av brystkompresjoner av god kvalitet, ventilasjon (hvis kompetanse) og tidlig defibrillering er de viktigste faktorene for overlevelse. Alle etterfølgende tiltak krever opplært fagpersonell (f.eks. endotrakeal intubasjon, medikamentell behandling, mekaniske brystkompresjoner, perkutan koronar intervensjon og temperaturkontroll) og er mindre effektive når det gjelder «Number Needed to Treat» (NNT) sammenlignet med basal HLR og tidlig strømstøt.
Number Needed to Treat (NNT) er det antallet pasienter man må behandle med en spesifikk metode for å redde ett ekstra liv. Tidlig defibrillering har en svært lav NNT, mens avanserte medikamentelle tiltak har en betydelig høyere NNT.
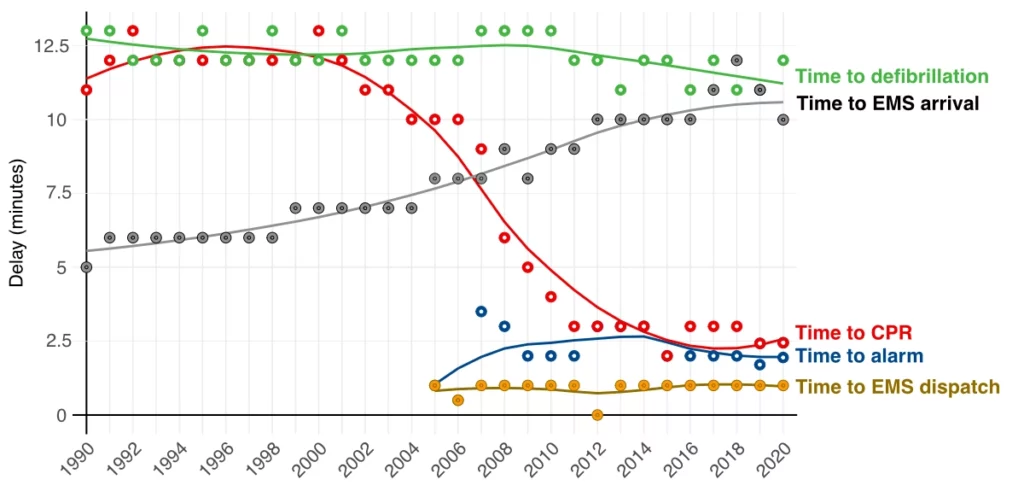
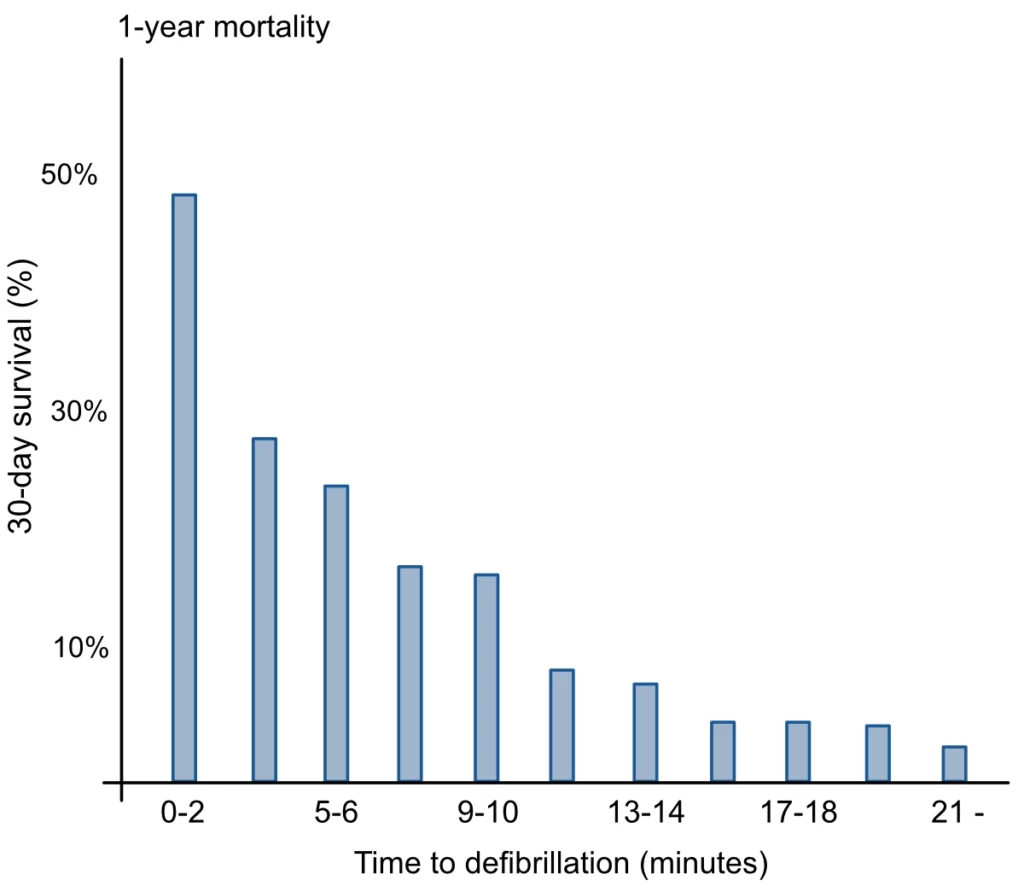
De største mulighetene for å bedre prognosen finnes altså i løpet av de første minuttene, som er innen rekkevidde for tilstedeværende, førstehjelpere og ambulansepersonell. Dessverre viser flere studier at responstiden for ambulansepersonell har økt de siste årene, noe som understreker viktigheten av publikums innsats (figur 2). Ved lengre responstider er pasienten helt avhengig av at noen på stedet opprettholder koronar og cerebral perfusjon gjennom manuelle kompresjoner.
Overlevelseskjeden er ikke sterkere enn det svakeste leddet, noe som betyr at alle komponenter i kjeden må fungere og samhandle feilfritt for å maksimere overlevelsen. Et brudd i den tidlige fasen (f.eks. manglende varsling eller ingen HLR) kan ikke repareres av selv den mest avanserte intensivbehandling senere.
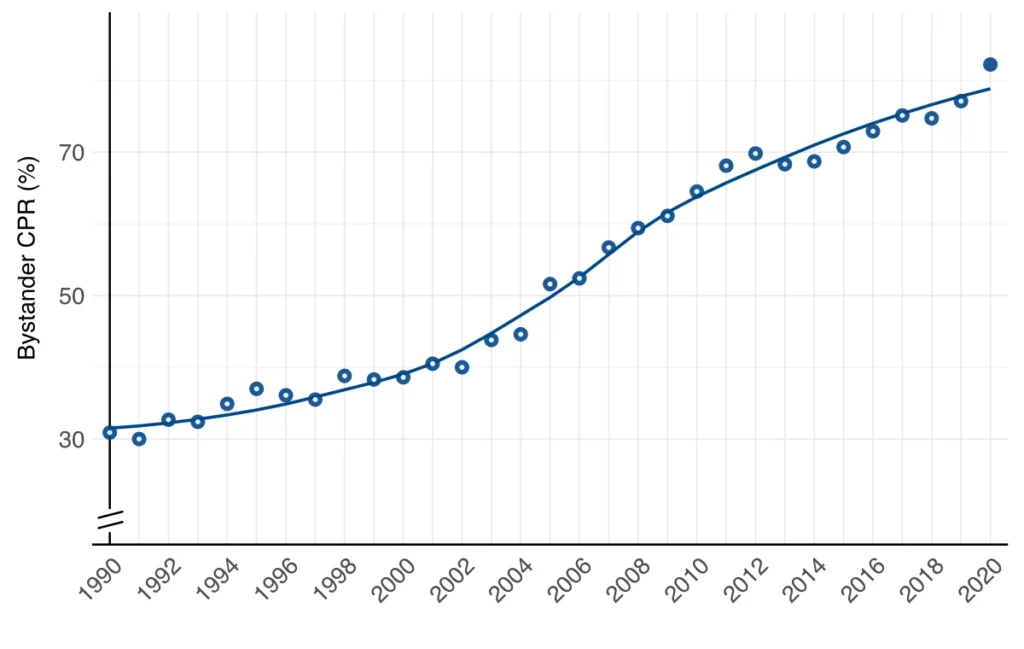
Den mest markante enkeltforbedringen i overlevelseskjeden i Skandinavia er den dramatiske økningen i HLR utført av tilstedeværende (figur 3). I 1990 ble det gitt HLR av tilstedeværende i omtrent 30 % av alle tilfeller av OHCA, sammenlignet med 78 % av alle tilfeller i 2020. Dette skyldes i stor grad systematisk opplæring av befolkningen og AMK-operatørenes instruksjon i telefonassistert HLR (T-CPR).
I henhold til overlevelseskjeden er den første oppgaven å gjenkjenne hjertestans og varsle ambulansetjenesten (ved OHCA via 113) eller hjertestansteamet (ved IHCA via stansalarm). Det er ingen risiko forbundet med å instruere en lekmann i å utføre brystkompresjoner på en bevisstløs person som puster unormalt. Den potensielle fordelen oppveier risikoen for ribbensbrudd eller skade betydelig. Flere studier har vist at HLR utført av lekfolk dobler til tredobler sannsynligheten for overlevelse ved OHCA (Hasselqvist-Ax et al.).
For å maksimere sannsynligheten for at HLR utføres av tilskuere, må lekfolk i lokalsamfunnet få opplæring i grunnleggende hjerte-lungeredning (BLS, basic life support). Opplæringen bør organiseres av sertifiserte instruktører som utformer kursene sine i samsvar med offisielle retningslinjer fra European Resuscitation Council (ERC) og Norsk Resuscitasjonsråd (NRR).
Kjeden for overlevelse – Trinn for trinn
Hvert ledd i kjeden representerer en kritisk handling som må utføres for å gjenopprette livet. Her følger en detaljert gjennomgang av leddene:
- TIDLIG GJENKJENNING AV HJERTESTANS OG VARSLING
- Agonale gisp: En stor utfordring er gjenkjennelse av «agonale gisp». Opptil 40 % av pasienter med hjertestans har gispende, tung eller snorkende pust i minuttene etter kollaps. Dette mistolkes ofte av lekfolk som at pasienten «puster» og derfor «lever», noe som forsinker oppstart av HLR. Opplæring må fokusere på at bevisstløshet + unormal pust = hjertestans.
- Kramper: Initialt kan hypoksi i hjernen utløse kramper som forveksles med epilepsi.
- Hvis det ikke er helsepersonell i nærheten, må tilskuere reagere umiddelbart ved å tilkalle hjelp (ringe 113 i Norge, 112 i Europa) og iverksette BLS.
- AMK-operatøren spiller en nøkkelrolle i å identifisere hjertestans gjennom strukturert intervju og instruere innringer i HLR.
- TIDLIG HLR (GRUNNLEGGENDE HJERTE-LUNGE-REDNING, BLS)
- Brystkompresjoner er motoren i gjenopplivningen. De genererer en liten, men kritisk blodstrøm til hjerte og hjerne.
- Kvalitet er avgjørende: Kompresjonene skal utføres midt på brystet, med en takt på 100–120 per minutt og en dybde på 5–6 cm (voksne). Det er kritisk å slippe brystkassen helt opp mellom hver kompresjon (full re-ekspansjon) for å sikre venøs retur til hjertet.
- Hvis ingen tilstedeværende har opplæring i HLR, vil nødsentralen instruere personen via telefon (T-CPR). Forskning viser at T-CPR øker raten av HLR betydelig.
- 30:2 eller bare kompresjoner: Opplærte førstehjelpere bør utføre 30 kompresjoner etterfulgt av 2 innblåsninger. Lekfolk som ikke kan eller vil gi innblåsninger, skal utføre kontinuerlige kompresjoner.
- Det blir stadig vanligere å sende akutthjelpere (f.eks. brannvesen) til OHCA i tillegg til ambulanser for å redusere tiden til første kompresjon.
- TIDLIG DEFIBRILLASJON
- Tidlig defibrillering er den eneste effektive behandlingen for ventrikkelflimmer (VF) og pulsløs ventrikkeltakykardi (pVT).
- Sannsynligheten for vellykket defibrillering synker med ca. 10 % for hvert minutt som går uten HLR. God HLR kan forlenge tidsvinduet der hjertet er mottakelig for sjokk.
- Offentlige hjertestartere (AED) er designet for å brukes av alle; maskinen analyserer rytmen og instruerer brukeren.
- I Norge registreres offentlige hjertestartere i det nasjonale Hjertestarterregisteret (113.no), slik at AMK kan henvise innringer til nærmeste maskin.
- AVANSERT HJERTE-LUNGE-REDNING (ACLS)
- Dette trinnet involverer ambulansepersonell og leger. Fokus er på å identifisere og behandle reversible årsaker (4 H’er og 4 T’er).
- Inkluderer luftveishåndtering (intubasjon eller supraglottisk utstyr), vaskulær tilgang (IV eller IO) og administrasjon av medikamenter som adrenalin og amiodarone.
- Bruk av mekaniske kompresjonsmaskiner (f.eks. LUCAS, AutoPulse) kan vurderes under transport eller ved langvarig HLR, selv om rutinemessig bruk ikke har vist økt overlevelse.
- BEHANDLING ETTER GJENOPPLIVNING (POST-RESUSCITATIONS CARE)
- Behandlingen stopper ikke ved ROSC (Return of Spontaneous Circulation). Pasienter trenger spesialisert intensivbehandling for å minimere nevrologisk skade og behandle årsaken til stansen.
- Dette inkluderer målrettet temperaturkontroll (TTM) for å unngå feber, optimalisering av oksygenering og ventilasjon, samt hemodynamisk stabilisering.
- Tidlig koronar angiografi og eventuell PCI er indisert ved mistanke om akutt hjerteinfarkt.
I tett befolkede områder, der det finnes mange ambulanser og responstiden er kort, er overlevelsen høyere enn i tynt befolkede områder (Girotra et al.). Geografiske forskjeller og responstid er vesentlige faktorer for prognosen. Effekten av ambulansens responstid fremgår tydelig av figur 4.
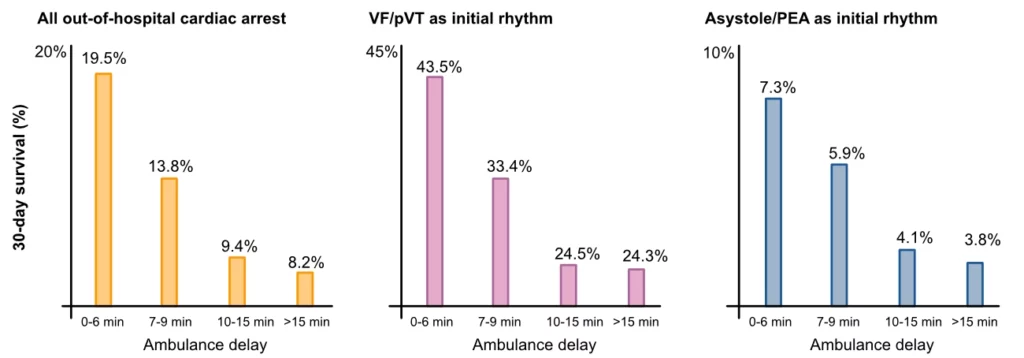
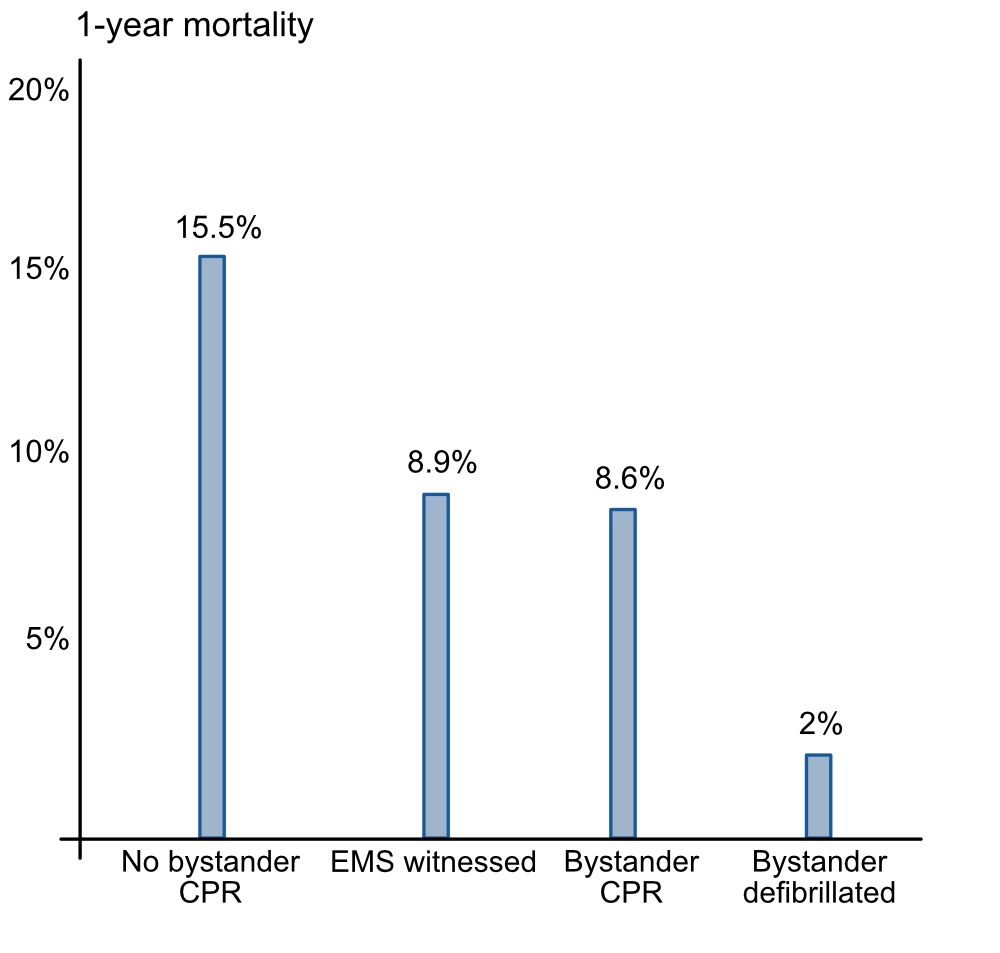
Som nevnt ovenfor øker overlevelsen med to til tre ganger hvis en tilstedeværende starter HLR umiddelbart. Tid til HLR, defibrillering og ambulansens ankomst er utvilsomt de sterkeste prediktorene for overlevelse (Kragholm et al.). Det fysiologiske rasjonalet er at brystkompresjoner opprettholder et minimalt perfusjonstrykk til koronararteriene, noe som hindrer myokardiet i å gå inn i en tilstand av energimangel og metabolsk acidose som gjør det refraktært mot defibrillering.
Teamarbeid og kommunikasjon ved ankomst
Når profesjonelt helsepersonell ankommer stedet, skjer en kritisk overgang fra basal til avansert behandling. Alle som rykker ut til en hjertestans, må presentere seg med navn og yrke og tydelig angi hvilke ferdigheter de kan bidra med. En tydelig teamleder må pekes ut tidlig. Gjenopplivningsutstyret skal raskt lokaliseres og hentes frem.
Effektiv kommunikasjon er avgjørende for å minimere pauser i brystkompresjonene («hands-off time»):
- Snakk tydelig og høyt.
- Bruk lukket sløyfekommunikasjon (closed-loop communication): Mottaker gjentar beskjeden for å bekrefte at den er forstått (f.eks. «Jeg klargjør 1 mg adrenalin»).
- Sørg for at alle handlinger foregår parallelt; en forbereder IV-tilgang mens en annen fester defibrillatorpads, mens kompresjonene fortsetter uavbrutt.
Omtrent 20-25 % av alle hjertestanstilfeller utenfor sykehus har en sjokkbar initialrytme (ventrikkelflimmer eller pulsløs VT). Tilsvarende tall var 50 % i 1990. Selv om sjokkbar rytme har best prognose, er trenden fallende. Denne andelen påvirkes først og fremst av følgende to faktorer:
- Tidsfaktoren: Tiden det tar før ambulansepersonellet ankommer (og dermed til EKG-registrering), siden sjokkbare rytmer er ustabile og vil degenerere til ikke-sjokkbare rytmer (asystole eller pulsløs elektrisk aktivitet [PEA]) etter hvert som myokardets energilagre tømmes. Den gradvise økningen i responstiden for ambulansetjenesten har ført til en nedgang i andelen hjertestans med sjokkbar rytme ved tidspunktet for første rytmeanalyse.
- Endring i etiologi: Andelen hjertestans som skyldes ventrikulære arytmier er primært en funksjon av forekomsten av kronisk og akutt koronarsykdom, hjertesvikt og andre former for strukturell hjertesykdom. Forekomsten av dødelig akutt hjerteinfarkt har gått dramatisk ned de siste årene på grunn av bedre primærforebygging og akuttbehandling, mens forekomsten av hjertesvikt og ikke-iskemiske årsaker har økt noe. Dette endrer bildet av hvilke rytmer som møter førstehjelperne.
I de neste kapitlene vil vi diskutere hvordan høykvalitets HLR kan forlenge varigheten av sjokkbare rytmer ved å opprettholde oksygenering av myokard, og dermed kjøpe tid til defibrillering kan utføres. Det er også viktig å merke seg at overlevelseskjeden fortsetter inne på sykehuset; pasienter som gjenopplives har ofte komplekse patofysiologiske utfordringer («post-cardiac arrest syndrome») som krever multimodal behandling for å sikre et godt funksjonelt utfall.
Referanser
Girotra S, van Diepen S, Nallamothu B.K, et al. Regional variasjon i overlevelse ved hjertestans utenfor sykehus i USA. Circulation. 2016; 133:2159 -2168
Matilda Jerkeman, Pedram Sultanian, Peter Lundgren, Niklas Nielsen, Edvin Helleryd, Christian Dworeck, Elmir Omerovic, Per Nordberg, Annika Rosengren, Jacob Hollenberg, Andreas Claesson, Solveig Aune, Anneli Strömsöe, Annica Ravn-Fischer, Hans Friberg, Johan Herlitz, Araz Rawshani. Trender i overlevelse etter hjertestans: en svensk landsomfattende studie over 30 år. European Heart Journal (2022). https://doi.org/10.1093/eurheartj/ehac414
Kristian Kragholm, MD, ph.d., Mads Wissenberg, MD, ph.d., Rikke N. Mortensen, M.Sc., Steen M. Hansen, MD, Carolina Malta Hansen, MD, MD, ph.d., Kristinn Thorsteinsson, MD, ph.d., Leen Rajan, MD, Freddy Lippert, MD, Fredrik Folke, dr. med. og ph.d., Gunnar Gislason, dr. med. og ph.d., Lars Buker, dr. med. og ph.d., Kirsten Fonager, dr. med. og ph.d., Svend E. Jensen, dr. med. og ph.d., Thomas A. Gerds, dr. med. og ph.d., Christian Torp-Pedersen, dr. med. og ph.d., og Bodil S. Rasmussen, dr. med. og ph.d. Tilskuernes innsats og 1-års utfall ved hjertestans utenfor sykehus. N Engl J Med 2017; 376:1737-1747 DOI: 10.1056/Nejmoa1601891
Johan Holmén, MD, PhD, korresponderende forfatter 1, 2 Johan Herlitz, MD, PhD, 3 Sven-Erik Ricksten, MD, PhD, 4 Anneli Strömsöe, RN, PhD, 5, 6, 7 Eva Hagberg, MD, 4 Christer Axelsson, RN, PhD, 3 og Araz Rawshani. Kortere responstid for ambulanse øker overlevelsen ved hjertestans utenfor sykehus. J Am Heart Assoc. 2020 3. november; 9 (21)
Malta Hansen C, Kragholm K, Pearson D.A, et al. Assosiasjon av bystander- og first-responder-intervensjon med overlevelse etter hjertestans utenfor sykehus i North Carolina, 2010-2013. J Am Med Assoc. 2015; 314:255-264
Mikael Holmberg, Stig Holmberg, Johan Herlitz. Problemet med prevalensen av plutselig død etter hjertestans utenfor sykehus i Europa i dag. Am J Cardiol. 1999 Mar 11; 83 (5B) :88D-90D.