Sinusbradykardi: definisjoner, EKG, årsaker og behandling
Sinusbradykardi: EKG, årsaker og behandling
Definisjon av sinusbradykardi
Sinusbradykardi oppfyller kriteriene for normal sinusrytme, men er karakterisert ved en hjertefrekvens under 50 slag per minutt. Selv om frekvenser mellom 50 og 60 slag per minutt teknisk sett kan falle innenfor normalområdet i visse definisjoner, benyttes grensen på < 50 slag/min ofte i klinisk praksis for å definere bradykardi strikt. Følgende EKG-kriterier gjelder:
- Regelmessig rytme med ventrikkelfrekvens lavere enn 50 slag per minutt.
- P-bølger med konstant morfologi foran hvert QRS-kompleks (positiv P-bølge i avledning I, II og aVF, og negativ i aVR, noe som indikerer at impulsen starter i sinusknuten).
- PQ-tiden (PR-intervallet) er normal (0,12–0,20 s) og konstant.
- Rytmen kan vise respiratorisk sinusarytmi, hvor frekvensen øker lett under inspirasjon og avtar under ekspirasjon.
Normale (fysiologiske) årsaker til sinusbradykardi
Sinusbradykardi (SB) er ofte et resultat av økt vagal tonus (parasympatisk aktivitet) eller redusert sympatisk tonus, og regnes som et normalt funn under følgende omstendigheter:
- Under søvn, hvor metabolismen reduseres og vagusnerven dominerer.
- Veltrente personer og idrettsutøvere viser ofte SB i hvile på grunn av høy vagal tonus og økt slagvolum. Disse personene har utviklet en svært effektiv venstre ventrikkel, som er i stand til å generere tilstrekkelig hjerteminuttvolum ved lave hjertefrekvenser (f.eks. 30–40 slag/min).
- Under vasovagal synkope (nevrokardiogen refleks), ofte utløst av smerte, synet av blod eller intenst emosjonelt stress.
- Under vagale manøvrer som stimulerer baroreseptorer eller øker parasympatisk output (f.eks. Valsalva-manøver, carotis sinus-massasje, brekninger eller hosting).
- Sinusbradykardi påvises ofte hos friske, unge personer uten høy grad av fysisk trening, og dette regnes som et normalt fysiologisk funn så lenge personen er asymptomatisk.
Patologiske årsaker til sinusbradykardi
I alle andre situasjoner bør sinusbradykardi vurderes som et potensielt patologisk funn, spesielt hvis pasienten er symptomatisk. Årsakene kan deles inn i intrinsiske (i hjertet) og ekstrinsiske (utenfor hjertet). De viktigste årsakene inkluderer følgende:
Intrinsiske årsaker (Hjertesykdom)
- Myokardiskemi eller myokardinfarkt – spesielt iskemi eller infarkt lokalisert til venstre ventrikkels inferiore vegg (høyre koronararterie forsyner sinusknuten hos ca. 60 % av befolkningen). Denne typen bradykardi skyldes ofte Bezold-Jarisch-refleksen eller direkte iskemi av sinusknuten.
- Sinusknutedysfunksjon (SND) / Syk sinusknute-syndrom: Innebærer at cellene i sinusknuten er dysfunksjonelle, ofte grunnet aldersrelatert fibrose, og ikke evner å generere adekvate elektriske impulser. Dette kan gi vekslende bradykardi og takykardi (brady-taky-syndrom).
- Infiltrasjonssykdommer: Amyloidose, sarkoidose eller hemokromatose som affiserer atriet og sinusknuten.
Ekstrinsiske årsaker (Systemiske faktorer og legemidler)
- Bivirkninger av legemidler – Dette er en av de vanligste årsakene. Særlig betablokkere, kalsiumblokkere (verapamil, diltiazem), digoksin, amiodaron, sotalol, klonidin og ivabradin. Også acetylkolinesterasehemmere (brukt ved Alzheimer) og litium kan gi bradykardi.
- Økt intrakranielt trykk (Cushings refleks: hypertensjon, bradykardi og uregelmessig respirasjon).
- Obstruktiv søvnapné (OSAS): Kronisk hypoksi og vagal stimulering under apné-perioder kan gi uttalt nattlig bradykardi.
- Hypotyreose (lavt stoffskifte).
- Hypotermi (kroppstemperatur < 35°C).
- Elektrolyttforstyrrelser, spesielt alvorlig hyperkalemi (selv om dette oftere gir ledningsforstyrrelser og breddeforøket QRS).
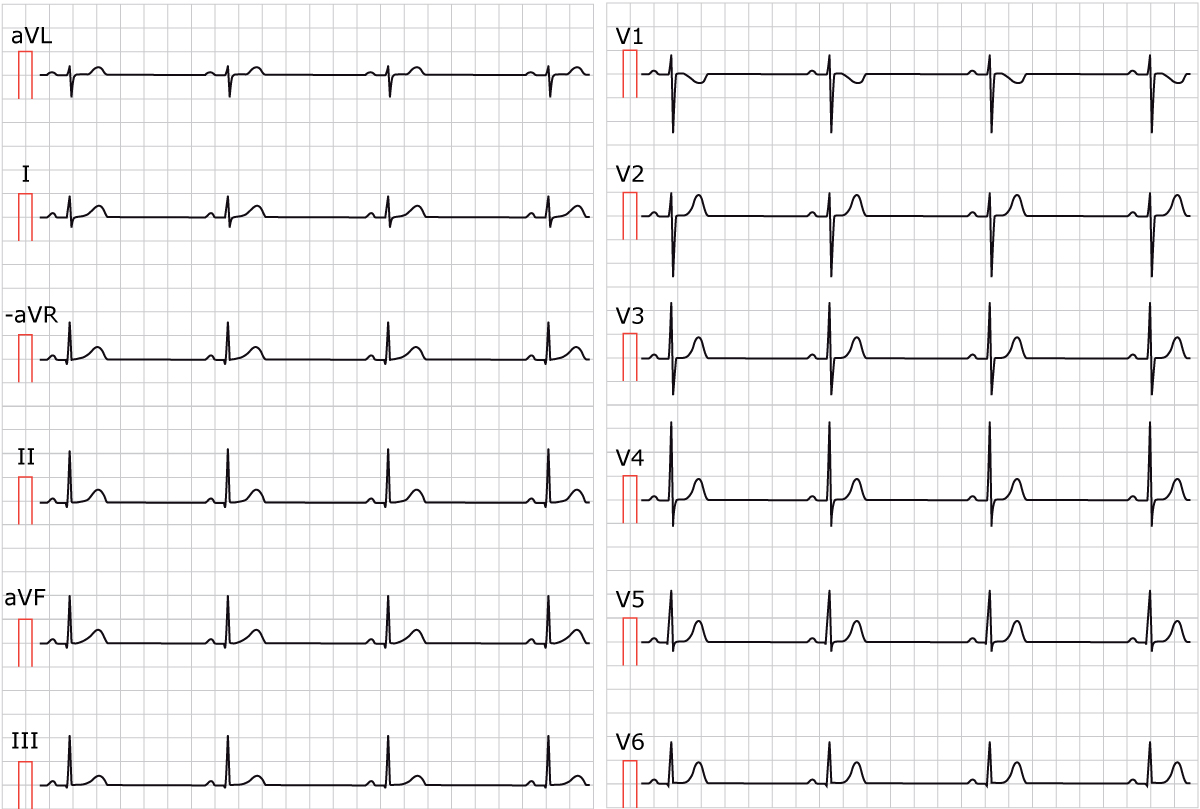
EKG-eksempel på sinusbradykardi
Figur 1 viser sinusbradykardi ved en papirhastighet på 25 mm/s. Legg merke til den normale P-bølgen foran hvert QRS-kompleks, som bekrefter sinusrytme.
Behandling av sinusbradykardi
Kliniske symptomer og indikasjon
Før behandling iverksettes, er det avgjørende å korrelere bradykardien med pasientens symptomer. Asymptomatisk sinusbradykardi krever sjelden behandling. Typiske symptomer som kan indikere behandlingsbehov inkluderer:
- Synkope eller nærsynkope (svimmelhet, «svartning for øynene»).
- Utpreget tretthet eller fatigue.
- Dyspné ved anstrengelse (som tegn på kronotrop inkompetanse – manglende evne til å øke pulsen ved aktivitet).
- Forverring av hjertesvikt eller angina pectoris.
Godartede årsaker til sinusbradykardi (f.eks. vasovagal reaksjon, veltrente idrettsutøvere) krever ikke behandling. Når godartede årsaker er usannsynlige, er det nødvendig å identifisere reversible årsaker for å rette målrettede tiltak mot dem.
De vanligste ikke-reversible årsakene til sinusbradykardi er sinusknutedysfunksjon (SND), irreversibel effekt av legemidler og følgetilstander etter hjerteinfarkt.
Holter-EKG (langtids-EKG) er et nyttig verktøy for å vurdere hyppighet, alvorlighetsgrad og, viktigst av alt, korrelasjonen mellom symptomer og bradykardi.
Dersom tilstanden sannsynligvis skyldes medikamentbivirkninger, bør man nøye veie risikoen ved å seponere legemidlet opp mot å implantere en permanent pacemaker og fortsette behandlingen. Mange pasienter med bradykardi har en klar indikasjon for legemidler som kan forverre eller utløse bradykardi, for eksempel betablokkere ved hjertesvikt eller iskemisk hjertesykdom. I slike tilfeller er det ofte hensiktsmessig å implantere en permanent pacemaker for å muliggjøre optimal medisinsk behandling.
Sick sinus-syndrom (sinusknutedysfunksjon), en hyppig årsak til bradykardi hos eldre, omtales også separat.
Algoritme for akutt behandling av bradykardi
Behandling av akutt symptomatisk bradykardi krever rask respons. Nedenfor følger en oversikt over fremgangsmåten.
Se det ovennevnte kapittelet for ytterligere detaljer. Kort oppsummert håndteres akutt, hemodynamisk ustabil bradykardi på følgende måte:
- Avslutt eller juster eventuelle medisiner som forårsaker eller forverrer bradykardien.
- Hvis bradykardien forårsaker hemodynamiske effekter (redusert hjerteminuttvolum, hypotensjon, sjokk, bevissthetstap eller iskemiske brystsmerter), brukes følgende algoritme i henhold til gjeldende retningslinjer (f.eks. ERC/ESC):
- Klargjør en ekstern pacing-enhet (f.eks. en defibrillator med pacing-funksjon), og plasser elektrodene i anterior-posterior posisjon for best strømgjennomgang. Forbered administrering av et sedativum (f.eks. midazolam) eller analgetikum (f.eks. morfin) da transkutan pacing er smertefullt.
- Gi umiddelbart Atropin iv. Vanlig startdose er 0,5–1,0 mg. Dette kan gjentas opp til en maksimal totaldose på 3 mg. Merk at atropin kan ha liten effekt ved Mobitz type II eller totalblokk, men er ofte effektivt ved sinusbradykardi.
- Hvis atropin er utilstrekkelig, start infusjon av Isoproterenol (Isoprenalin) eller Adrenalin.
- Isoproterenol: En ampulle med 5 ml (0,2 mg/ml) isoproterenol blandes med 245 ml glukose (50 mg/ml) for å oppnå en konsentrasjon på 4 μg/ml. Startdose 0,01 μg/kg/min (evt. startrate 5 μg/min hos voksen) og titrer til adekvat hjertefrekvens.
- Adrenalin: Kan benyttes som alternativ til isoproterenol (2–10 μg/min titreres til effekt).
- Transkutan pacing (ekstern pacing) startes umiddelbart dersom medikamentell behandling (atropin/isoproterenol) ikke gir tilstrekkelig effekt ved alvorlig ustabilitet. Transkutan pacing er en bro (bridge) inntil en midlertidig transvenøs pacemaker kan legges inn av kardiolog.
Spesielt ved hjerteinfarkt: Pasienter med bradykardi grunnet myokardiskemi eller -infarkt trenger behandling hvis hjerteminuttvolumet er redusert, eller hvis bradykardien predisponerer for maligne ventrikulære arytmier (R-på-T fenomener).
Inferiort infarkt: Bradykardi her er ofte vagalt mediert (Bezold-Jarisch) eller skyldes iskemi i AV-knuten. Den er ofte forbigående, responderer godt på atropin, og krever sjelden permanent pacemaker.
Anteriort infarkt: Bradykardi her skyldes ofte omfattende vevsskade i ledningssystemet (grenblokk/totalblokk). Dette er en alvorlig prognostisk markør, responderer dårlig på atropin, og krever ofte pacing (temporær og senere permanent).
Permanent behandling av bradykardi
Når reversible årsaker er utelukket, er permanent pacemaker behandlingen for symptomatisk sinusbradykardi.
De viktigste indikasjonene (Klasse I-anbefalinger) for pacemaker ved sinusknutedysfunksjon er:
- Dokumentert symptomatisk bradykardi (synkope, svimmelhet).
- Symptomatisk kronotrop inkompetanse (manglende pulsøkning ved aktivitet).
- Symptomatisk bradykardi som følge av nødvendig medikamentell behandling (f.eks. betablokkere ved hjertesvikt) hvor det ikke finnes alternative behandlinger.
Valg av pacemakersystem avhenger av om pasienten også har ledningsforstyrrelser i AV-knuten. Ved isolert sinusbradykardi med intakt AV-ledning foretrekkes ofte atriale moduser (AAI eller DDD med spesielle algoritmer for å minimere ventrikkelpacing), da unødvendig pacing i høyre ventrikkel kan være uheldig over tid.