Sinoatrialt blokk (SA-blokk): EKG-kriterier, årsaker og kliniske kjennetegn
Sinoatrial blokk (SA-blokk): fra EKG til klinisk behandling
Sinoatrial blokk (SA-blokk), ofte referert til som sinoatrial utgangsblokk (sinoatrial exit block), er en tilstand hvor de elektriske impulsene genereres normalt i sinusknuten, men overledningen til atriemuskulaturen er enten forsinket eller blokkert. Dette skiller seg fra sinusarrest, hvor selve impulsdannelsen opphører. SA-blokk manifesterer seg klinisk og elektrokardiografisk ved fravær av forventede P-bølger (tap av atrieaktivering) og dermed påfølgende bortfall av QRS-komplekser (ventrikulær asystoli), med mindre en erstatningsrytme inntrer.
Sinoatriale blokker klassifiseres i tre grader basert på alvorlighetsgraden av overledningsforstyrrelsen, analogt med klassifiseringen av atrioventrikulære (AV) blokker. Det er diagnostisk utfordrende at verken førstegrads eller tredjegrads SA-blokk kan verifiseres direkte ved hjelp av standard 12-avlednings overflate-EKG. Dette skyldes at depolariseringen av selve sinusknuten genererer elektriske potensialer som er for svake til å registreres på kroppsoverflaten. En sikker diagnose av disse formene krever derfor invasiv elektrofysiologisk undersøkelse (EF-undersøkelse) med registrering av sinusknutepotensialer. Andregrads SA-blokk har derimot karakteristiske mønstre som muliggjør diagnose via konvensjonelt EKG.
Årsaker til sinoatrial blokk (SA-blokk)
Etiologien bak SA-blokk kan deles inn i intrinsiske (strukturelle) og ekstrinsiske (reversible) årsaker. En grundig anamnese er nødvendig for å avdekke potensielt reversible faktorer.
Vanlige årsaker inkluderer:
- Dysfunksjon i sinusknuten (SND/Sick Sinus Syndrome): Ofte assosiert med aldersrelatert fibrose i atriet.
- Perimyokarditt: Betennelse kan påvirke sinusknuten direkte.
- Akutt hjerteinfarkt eller iskemi: Spesielt ved inferiort infarkt (RCA forsyner sinusknuten hos ca. 60 % av befolkningen).
- Medikamentelle bivirkninger: Betablokkere, kalsiumkanalblokkere (verapamil/diltiazem), digoksin, og antiarytmika (klasse I og III).
- Elektrolyttforstyrrelser: Spesielt hyperkalemi kan undertrykke impulsledning i sinusknuten.
- Økt vagal tonus: Kan utløses av smerte, oppkast, carotismassasje eller vasovagal reaksjon.
- Hos veltrente idrettsutøvere kan økt vagal tonus medføre SA-blokk (særlig type 1) som et fysiologisk, benignt funn, spesielt under søvn.
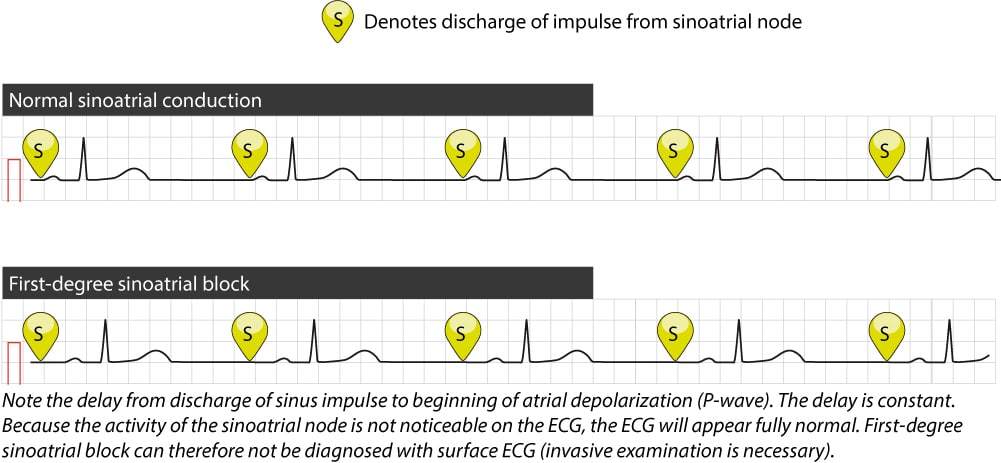
Førstegrads sinoatrial (SA) blokk
Førstegrads SA-blokk defineres ved at impulsen dannes normalt i sinusknuten, men tidsintervallet til atriell depolarisering (sino-atrial ledningstid, SACT) er unormalt forlenget. På et overflate-EKG vil P-bølgen se normal ut, og P-P-intervallene vil være regelmessige. Ettersom utladningen i sinusknuten er «stille» på EKG, er det umulig å måle forlengelsen av intervallet mellom sinusknuteutladning og P-bølgen uten intrakardiale katetre. Tilstanden er derfor en eksklusjonsdiagnose eller et funn ved invasiv utredning, og har sjelden selvstendig klinisk konsekvens.
Andregrads sinoatrial blokk (SA-blokk)
Andregrads SA-blokk er den eneste formen for SA-blokk som kan diagnostiseres sikkert på et vanlig EKG. Tilstanden karakteriseres av intermitterende tap av atriell aktivering (manglende P-bølge). Den deles inn i type 1 og type 2, som har ulike mekanismer og EKG-kriterier.
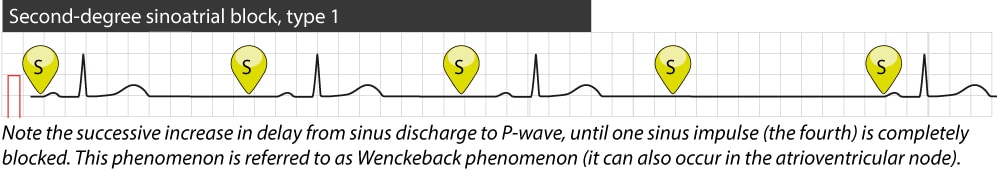
Andregrads sinoatrial (SA) blokk type 1 (Wenckebach)
Ved andregrads SA-blokk type 1 (Wenckebach) foreligger en progressiv forsinkelse av ledningen fra sinusknuten til atriet for hver syklus. Det paradoksale funnet på EKG er at P-P-intervallet gradvis blir kortere før pausen inntreffer. Mekanismen er som følger: Selv om ledningstiden øker, er økningen (inkrementet) mindre for hvert slag, noe som resulterer i at P-bølgene kommer tettere og tettere sammen.
EKG-kriterier for SA-blokk type 1:
- Progressiv forkortelse av P-P-intervallene før pausen.
- Pausen (tidsrommet uten P-bølge) er kortere enn to normale P-P-intervaller.
- P-P-intervallet etter pausen er lengre enn P-P-intervallet umiddelbart før pausen.
Dette mønsteret skiller SA-Wenckebach fra sinusarytmi, hvor P-P-variasjonen er knyttet til respirasjonssyklus.
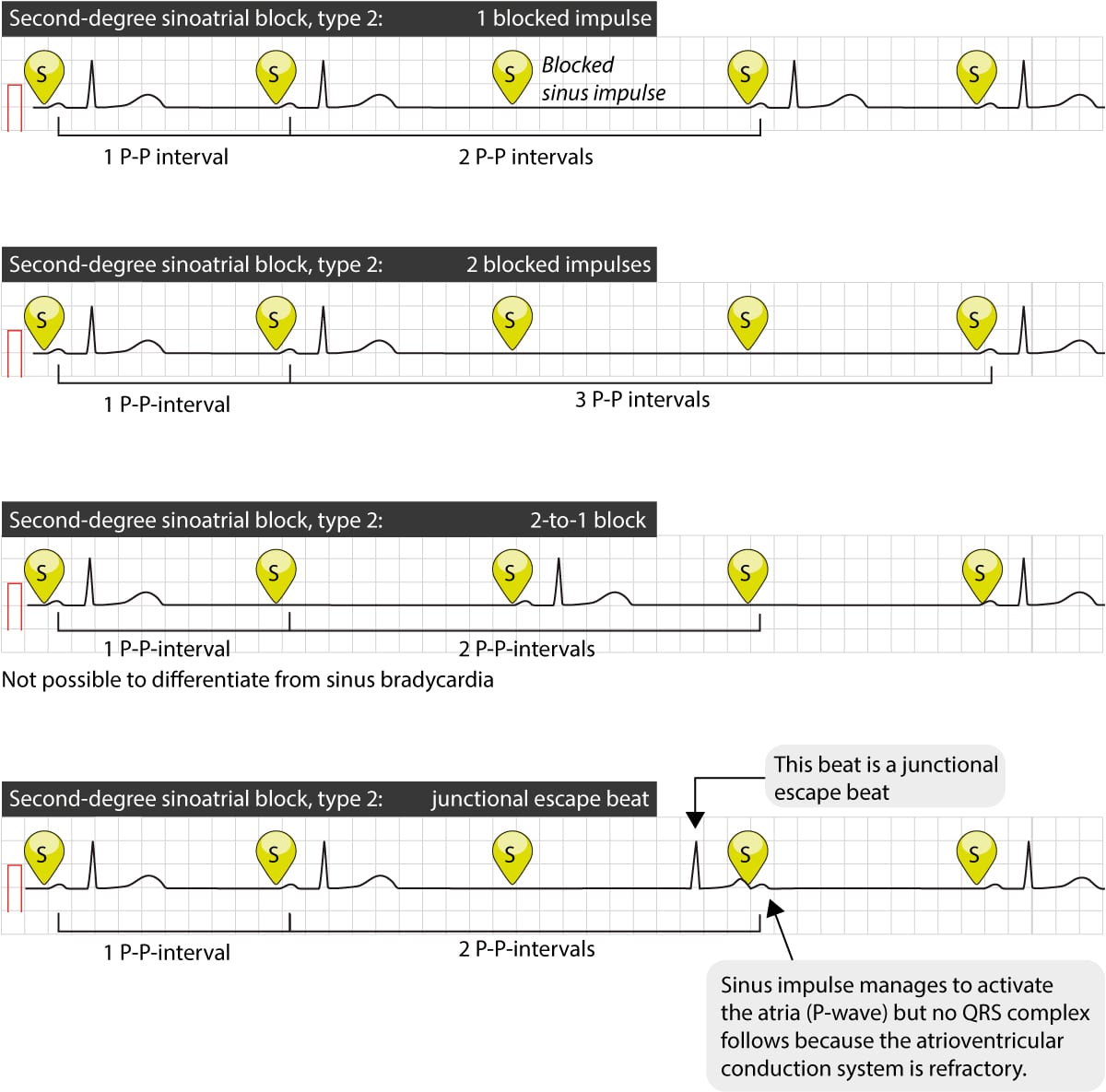
Andregrads sinoatrial (SA) blokk type 2
Ved andregrads SA-blokk type 2 opptrer blokkeringen plutselig uten forutgående endring i ledningstiden (ingen Wenckebach-periodisitet). Dette resulterer i at en eller flere P-bølger faller helt bort. Det essensielle diagnostiske kriteriet er at pausen er et eksakt multippel av det normale P-P-intervallet.
Hvis én impuls blokkeres, vil pausen være nøyaktig lik 2 x P-P intervallet. Hvis to impulser blokkeres, vil pausen være 3 x P-P intervallet. P-P-intervallene før og etter pausen er konstante og like. Denne regulariteten er nøkkelen til å skille type 2 blokk fra sinusarrest eller prematre atriale komplekser (PACs) som ikke ledes.
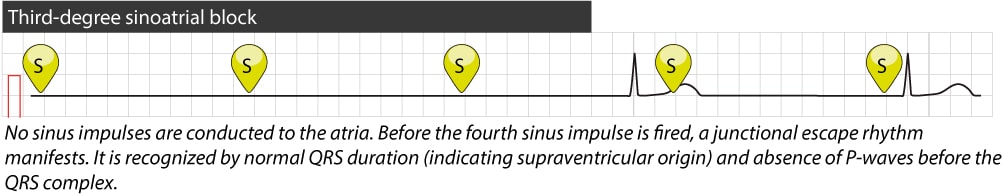
Tredjegrads sinoatrial (SA) blokk
Tredjegrads SA-blokk innebærer en total blokkering av overledningen; ingen impulser fra sinusknuten når atriet. EKG viser fravær av P-bølger av sinus-opprinnelse. Tilstanden er elektrokardiografisk umulig å skille fra sinusarrest (hvor sinusknuten slutter å fyre) på et vanlig overflate-EKG. Forskjellen kan kun bekreftes invasivt: ved 3. grads blokk fyrer sinusknuten, men impulsen kommer ikke ut (exit block), mens ved arrest er det elektrisk stillstand i knuten.
Klinisk er pasienten avhengig av at en latent pacemaker (erstatningsrytme/fluktrytme) overtar:
- Atrial fluktrytme: P-bølger med endret morfologi (ektopisk fokus).
- Junksjonell fluktrytme: Smale QRS-komplekser uten forutgående P-bølger (eller med retrograd P-bølge). Frekvens typisk 40–60/min.
- Ventrikulær fluktrytme: Brede QRS-komplekser, lav frekvens (20–40/min). Minst pålitelig.
Differensialdiagnostikk
Det er viktig å skille SA-blokk fra andre årsaker til pauser og bradykardi:
- Sinusarytmi: Fysiologisk variasjon i P-P-intervall synkronisert med respirasjon. P-P intervallet endres gradvis, men uten de brå pausene sett ved blokk.
- Sinusarrest: Pausens varighet er ikke et multippel av grunnrytmen (i motsetning til SA-blokk type 2).
- Blokkerte atriale ekstrasystoler (PACs): En tidlig P-bølge som ikke ledes til ventrikkelen kan feilaktig tolkes som en pause. P-bølgen kan ofte sees «gjemt» i foregående T-bølge.
Håndtering og behandling av sinoatrial blokk
Klinisk håndtering av SA-blokk avhenger primært av om pasienten er symptomatisk. Asymptomatisk SA-blokk, særlig nattlig eller hos idrettsutøvere, krever sjelden behandling. Ved signifikant bradykardi og symptomer som synkope, presynkope, svimmelhet eller dyspné ved anstrengelse (kronotrop inkompetanse), er behandling indisert.
Akutt behandling
Ved hemodynamisk ustabil bradykardi forårsaket av SA-blokk kan farmakologisk behandling eller temporær pacing være nødvendig:
- Atropin: 0,5–1,0 mg i.v. bolus (kan gjentas opp til 3 mg).
- Isoprenalin: Infusjon kan vurderes ved manglende effekt av atropin.
- Transkutan pacing: Ved alvorlig sirkulasjonssvikt inntil permanent løsning er på plass.
Langtidsbehandling og pacemaker
Det første trinnet er alltid å seponere potensielt utløsende legemidler (betablokkere, kalsiumblokkere, digoksin) og korrigere elektrolyttforstyrrelser. Dersom bradykardien vedvarer og er symptomatisk (symptom-rytme-korrelasjon må dokumenteres, gjerne via Holter eller langtids-EKG), er permanent pacemaker indisert (Klasse I-anbefaling ihht. ESC-retningslinjer).
Valg av pacemakermodus avhenger av AV-knutens funksjon. Hos pasienter med isolert SA-blokk og intakt AV-ledning kan et AAI-system benyttes, men ofte velges to-kammer pacemaker (DDDR) for å sikre mot fremtidig utvikling av AV-blokk og for å optimalisere hemodynamikken. Behandlingsalternativer er ytterligere omtalt i artikkelen om sinusknutedysfunksjon.