Sinusarrest og sinoatrial pause (sinuspause/arrest): EKG-egenskaper og kliniske implikasjoner
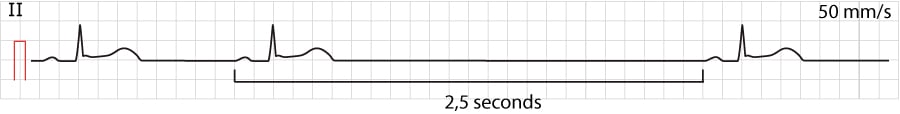
Sinusarrest er en tilstand som skyldes svikt i sinusknutens impulsgenerering (automatisme). Dette defineres som fravær av sinus-P-bølge i ≥2 sekunder (eller mer enn 3 ganger foregående P-P-intervall). En pause i impulsgenereringen som varer kortere enn 2 sekunder defineres ofte som en sinoatrial pause, selv om begrepene i klinisk praksis ofte brukes om hverandre. Det er viktig å skille sinusarrest fra sinoatrialt blokk (SA-blokk); ved sinusarrest genereres ingen impuls, mens ved SA-blokk dannes impulsen, men den ledes ikke ut til atriet. Se figur 1.
Hjertets sikkerhetssystemer består av latente pacemakere som aktiveres når den primære pacemakeren svikter. Som omtalt i kapittel 1 kan tre latente pacemakerstrukturer overta styringen og sende ut impulser som redder sirkulasjonen («escape mechanism») hvis sinusknuten ikke klarer å generere et aksjonspotensial. De latente pacemakerne kan fortsette å sende ut impulser helt til sinusknuten gjenvinner sin funksjon. Følgende definisjoner gjelder:
- Fluktslag (Escape beat): Mindre enn tre påfølgende slag fra en latent pacemaker (eller et annet ektopisk fokus).
- Fluktrytme (Escape rhythm): Tre eller flere påfølgende slag fra en latent pacemaker.
Den fysiologiske hierarkiet sikrer at pacemakeren med raskest egenfrekvens styrer hjertet (overstyringssuppresjon). Når sinusknuten (60–100 slag/min) svikter, vil neste nivå i hierarkiet ta over. I de fleste tilfeller har fluktrytmen sitt utspring i en av de følgende tre strukturene:
- Ektopiske atriale foci (Atrialt myokard): Det finnes klynger av atrialt myokard (f.eks. nær crista terminalis, sinus coronarius ostiet) som har automatikk og dermed pacemakerfunksjon. Den iboende depolarisasjonsfrekvensen i disse cellene er vanligvis rundt 60 slag per minutt, men kan variere. Den resulterende P-bølgen er morfologisk forskjellig fra sinus-P-bølgen (ektopisk P-bølge), men QRS-komplekset er normalt smalt (forutsatt at den intraventrikulære overledningen er normal). Denne rytmen kan omtales som atriumrytme.
- AV-junksjonen (Celler i nærheten av atrioventrikulærknuten): Selve atrioventrikulærknuten (AV-knuten) har sannsynligvis ikke egen automatikk, men cellene i overgangssonen (nodal-His-regionen) har det. Disse cellene genererer en stabil fluktrytme med en frekvens på 40–60 slag per minutt. QRS-kompleksene er normale og smale (forutsatt normal intraventrikulær ledning). P-bølgen kan være fraværende (skjult i QRS), eller synlig som en retrograd P-bølge (negativ i avledning II, III og aVF). Den retrograde P-bølgen kan komme før, i eller etter QRS-komplekset. Denne rytmen kalles en junksjonal rytme.
- His-Purkinje-nettverket (Ventrikulær rytme): Dette er hjertets siste skanse. Purkinje-fibrene har automatikk med en iboende depolarisasjonsfrekvens på rundt 20–40 slag/min. Hvis impulsene utløses fra fibrene proksimalt for forgreningen av His-bunten, kan QRS-kompleksene være relativt smale. Hvis impulsen utløses distalt for forgreningen (fascikulært eller fra Purkinje-nettverket), vil QRS-kompleksene være brede (QRS-varighet ≥0,12 s) og bisarre. En slik fluktrytme er ofte ustabil og assosiert med lavt minuttvolum. Fluktrytmen med brede QRS-komplekser kalles idioventrikulær rytme.
Differensiering mellom Sinusarrest og SA-blokk
Det er klinisk relevant, men ofte vanskelig på overflate-EKG, å skille sinusarrest fra sinoatrialt utgangsblokk (SA-blokk type II). Hovedforskjellen ligger i pausens varighet i forhold til grunnrytmen:
- Sinusarrest: Pausen har ingen matematisk sammenheng med det foregående P-P-intervallet. Sinusknuten «nullstilles» og starter på nytt tilfeldig, eller en fluktrytme tar over.
- SA-blokk: Pausen er et multiplum av det normale P-P-intervallet (f.eks. nøyaktig 2x eller 3x P-P-intervallet). Dette skyldes at sinusknuten fyrer til «rett tid», men impulsen kommer ikke ut.
Alle fluktrytmer er i utgangspunktet regelmessige, men startfasen kan være noe uregelmessig (warm-up phenomenon). Siden det er konkurranse mellom de latente pacemakerne, vil den som har den raskeste iboende depolarisasjonshastigheten bli dominerende pacemaker. Dette er vanligvis atrialt myokard eller AV-junksjonen.
Asystoli oppstår hvis ingen fluktrytme våkner. Det er uvanlig at sinusarrest fører til vedvarende asystoli og død hos pasienter med ellers strukturelt normale hjerter; latente pacemakere våkner praktisk talt alltid og redder rytmen, men forsinkelsen kan være lang nok til å forårsake synkope.
Adam-Stokes-anfall og symptomatologi
Kortvarig cerebral hypoperfusjon som følge av en plutselig reduksjon i hjertefrekvens (f.eks. ved sinusarrest > 3 sekunder) fører til besvimelse. Synkope på grunn av kardiell arytmi, inkludert sinusarrest, kalles historisk for Adam-Stokes-anfall. Pasienten opplever typisk plutselig bevissthetstap uten forvarsel («som lyn fra klar himmel»), ofte ledsaget av blekhet, og rask restitusjon med rødme (flushing) når sirkulasjonen kommer i gang igjen.
Andre symptomer på signifikante sinuspauser kan inkludere:
- Presynkope (nærbesvimelse, svimmelhet).
- Palpitasjoner (ofte opplevd som kraftige slag når hjertet starter igjen etter pausen).
- Tretthet og nedsatt yteevne (ved kronotrop inkompetanse).
Årsaker til sinusstans/pause
Årsakene kan deles inn i intrinsikke (strukturelle feil i sinusknuten) og ekstrinsikke (ytre påvirkning). Høy vagal tonus er en godartet og svært vanlig årsak til forbigående sinusarrest/pause. Det rammer ofte yngre, friske personer (særlig idrettsutøvere) under søvn, eller personer som utsettes for sterkt følelsesmessig stress, akutt smerte, karotisstimulering eller vasovagale reaksjoner. I alle andre situasjoner bør sinusarrest/pause betraktes som patologisk. Følgende differensialdiagnoser og etiologier er aktuelle:
- Dysfunksjon i sinusknuten (Sick Sinus Syndrome): Idiopatisk degenerativ fibrose i sinusknuten er den vanligste årsaken hos eldre.
- Medikamentbivirkninger: Negativt kronotrope legemidler er en hyppig årsak. De viktigste er betablokkere, kalsiumblokkere (non-dihydropyridiner som diltiazem og verapamil), digoksin, amiodaron og andre antiarytmika klasse I og III. Også acetylkolinesterasehemmere (brukt ved Alzheimer) og litium kan gi pauser.
- Iskemi: Akutt myokardiskemi/infarkt, spesielt ved nedreveggsinfarkt (RCA-okklusjon), da sinusknuten får blodforsyning fra RCA hos ca. 60 % av befolkningen (og RCX hos 40 %).
- Elektrolyttforstyrrelser: Særlig hyperkalemi (lammer impulsdannelsen), men også alvorlig hypokalemi og kalsiumforstyrrelser.
- Søvnapné: Obstruktiv søvnapné (OSAS) er sterkt assosiert med nattlige pauser og bradykardi på grunn av økt vagal tonus under apneiske episoder.
- Systemisk sykdom: Hypotyreose, hypotermi, økt intrakranielt trykk (Cushings refleks), og infiltrasjonssykdommer (amyloidose, sarkoidose).
Diagnostisk utredning
For å dokumentere sammenhengen mellom symptomer og sinuspause kreves ofte langvarig hjerteovervåkning. Aktuelle undersøkelser inkluderer:
- 12-avlednings EKG: For å se etter hvilebradykardi, tegn på iskemi eller elektrolyttforstyrrelser.
- Holter-monitorering (24-72 timer): Førstevalg ved hyppige symptomer.
- Implanterbar loop-recorder (ILR): Indisert ved sjeldne symptomer (f.eks. synkope med ukers/måneders mellomrom) for å utelukke eller bekrefte pauser.
- Arbeids-EKG: For å vurdere kronotrop inkompetanse (manglende frekvensstigning ved aktivitet).
- Carotis-massasje: Kan utføres under EKG-overvåkning hos pasienter >40 år med synkope av ukjent årsak (obs: kontraindisert ved karsus, tidligere hjerneslag eller signifikant stenose). En pause > 3 sekunder indikerer carotissinussyndrom.
Behandling av sinusstans/pause
Behandlingen avhenger av om pasienten har symptomer, varigheten av pausene, og den underliggende årsaken. Tilfeldige funn av asymptomatiske pauser under søvn hos unge/trente krever ingen tiltak.
Akutt behandling:
Ved hemodynamisk ustabil bradykardi/arrest brukes atropin (0,5–1,0 mg i.v.) eller isoprenalin infusjon. Transkutan pacing kan være nødvendig i kritiske situasjoner til permanent løsning er på plass.
Langtidsbehandling:
- Seponering: Første steg er alltid å seponere eller redusere dosen av frekvensreduserende medikamenter (betablokkere, kalsiumblokkere, digoksin) dersom det er klinisk forsvarlig.
- Behandle grunnlidelse: Korrigering av elektrolytter, behandling av iskemi, eller behandling av søvnapné (CPAP) kan eliminere pausene.
- Pacemaker (PM): Permanent pacemaker er indisert ved sinusknutedysfunksjon med dokumentert sammenheng mellom symptomer (f.eks. synkope) og sinuspauser. I henhold til ESC-retningslinjer (2021) vurderes pacemaker også ved asymptomatiske pauser > 6 sekunder, eller ved symptomatisk bradykardi hvor pauser bidrar til bildet. Ved carotissinussyndrom med cardioinhibitorisk respons (pause > 3s) er pacemaker også indisert ved gjentatte synkoper.
Sinusstans/pause på grunn av økt vagal tonus (vasovagal synkope) hos unge krever sjelden pacemaker, men heller livsstilsråd og eventuelt motmanøvre. Det kan være klokt å observere pasienten i 24 timer (inkludert EKG-monitorering) ved nyoppstått, uforklart synkope.