Preeksitasjon, atrioventrikulær reentrytakykardi (AVRT), Wolff-Parkinson-White (WPW) syndrom
Preeksitasjon, atrioventrikulær reentrytakykardi (AVRT) og Wolff-Parkinson-White syndrom (WPW): EKG, kliniske kjennetegn og behandling
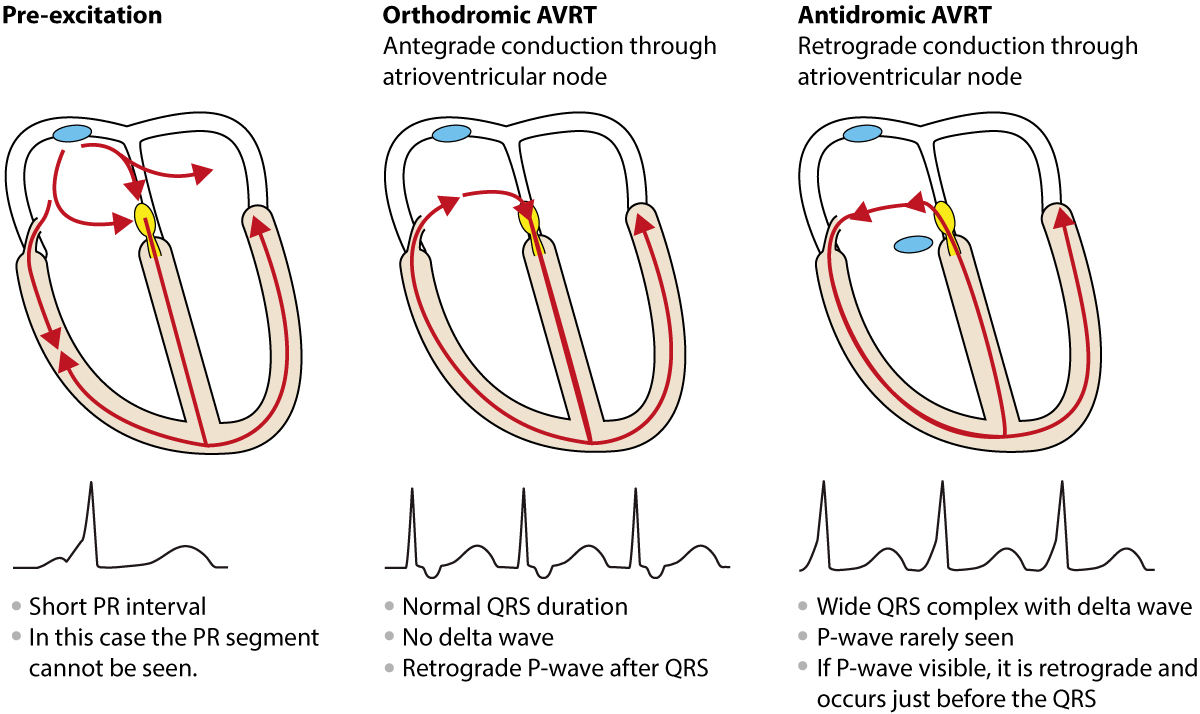
Preeksitasjon
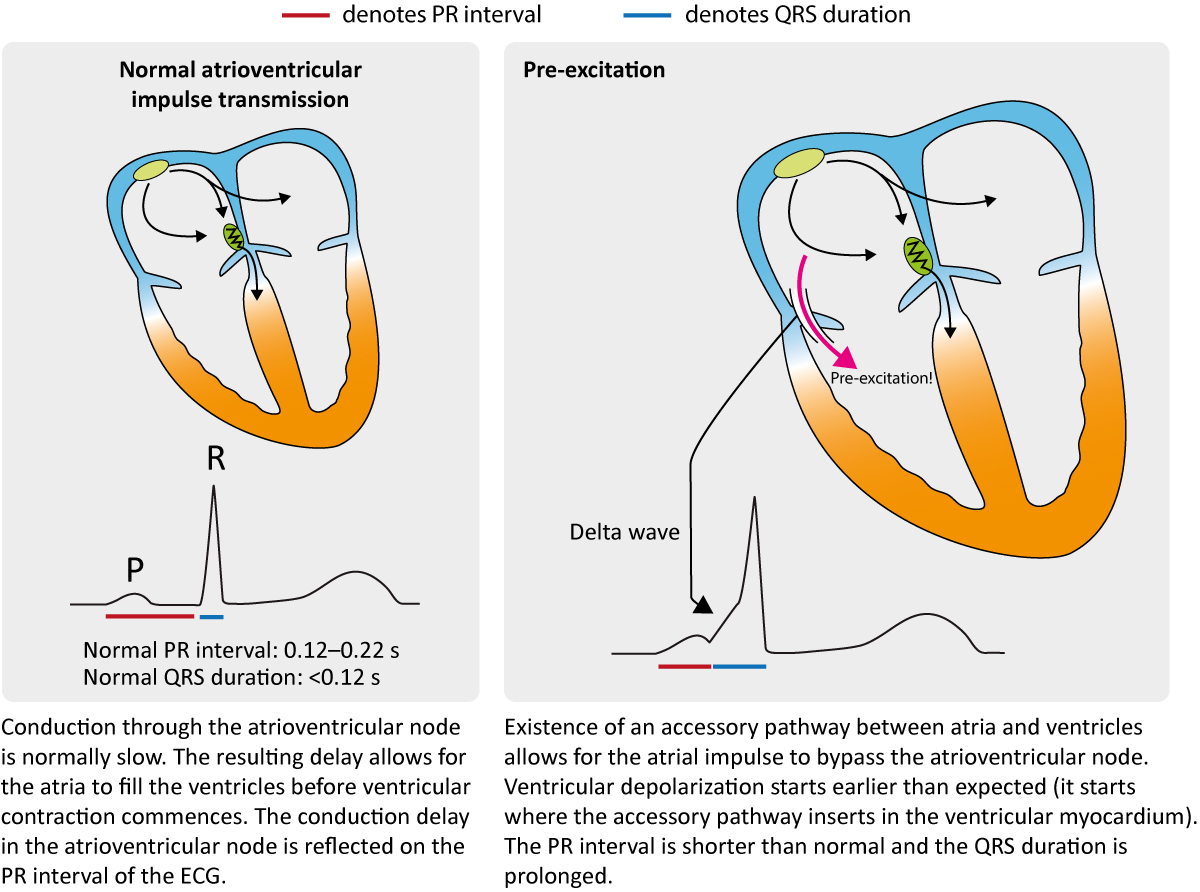
Atrioventrikulærknuten (AV-knuten) og His-bunten utgjør normalt den eneste elektriske forbindelsen mellom atriene og ventriklene. Under fysiologiske forhold må atrieimpulsen passere gjennom AV-knuten, som forsinker impulsen på grunn av sine dekrementale ledningsegenskaper (langsommere ledning ved høyere frekvens), før impulsen kan nå ventriklene og His-Purkinje-systemet. De fysiologiske fordelene med denne konfigurasjonen, inkludert beskyttelse mot rask ventrikkelaksjon ved atriale takyarytmier, er omtalt i kapittel 1. Noen individer har imidlertid en medfødt ekstra ledningsbane av myokardvev som forbinder atriene og ventriklene utenom AV-knuten. Slike baner kalles aksessoriske baner (historisk ofte kalt Kent-bunter). De representerer embryologiske rester der den normale isolasjonen mellom atrier og ventikler (annulus fibrosus) ikke er fullstendig. De aksessoriske banene kan lede impulsen fra atriene til ventriklene (antegrad retning), fra ventriklene til atriene (retrograd retning) eller begge veier.
Et avgjørende patofysiologisk trekk er at de fleste aksessoriske baner mangler de dekrementale egenskapene til AV-knuten. Dette betyr at en impuls som når den aksessoriske banen, kan ledes direkte til ventriklene uten forsinkelse («alt-eller-ingenting»-ledning). Konsekvensen er at deler av ventrikkelmyokardet blir eksitert (depolarisert) tidligere enn om impulsen hadde fulgt den normale veien gjennom AV-knuten. Dette fenomenet kalles preeksitasjon. Resultatet blir et fusjonsslag, der ventrikkelen aktiveres dels via den aksessoriske banen og dels via det normale ledningssystemet. Dette manifesterer seg med tre klassiske kjennetegn på EKG-et:
EKG-kjennetegn ved preeksitasjon
- Kort PR-intervall: PR-intervallet er < 0,12 sekunder (120 ms). Dette reflekterer fraværet av den fysiologiske forsinkelsen i AV-knuten.
- Deltabølge: Depolarisering av ventrikkelmyokard starter ved innmunningsstedet for den aksessoriske banen. Siden impulsen herfra sprer seg fra celle til celle i myokard (utenfor det raske His-Purkinje-systemet), går ledningen langsommere initielt. Dette gjenspeiles på EKG-et som en slakk oppstigning (eller nedstigning) i starten av QRS-komplekset, kjent som en deltabølge.
- QRS-varighet ≥0,12 s: Fordi deltabølgen legger seg til den innledende delen av komplekset, og ventrikkelaktiveringen er en fusjon av to fronter, vil den totale QRS-varigheten være forlenget (>110–120 ms).
Personer med aksessoriske baner viser bare preeksitasjon på EKG-et når impulser faktisk ledes antegrad over den aksessoriske banen. Graden av preeksitasjon (hvor tydelig deltabølgen er) avhenger av forholdet mellom ledningstiden i AV-knuten og den aksessoriske banen. Ved høy vagal tonus (langsom AV-ledning) vil mer av ventrikkelen aktiveres via den aksessoriske banen, og deltabølgen blir tydeligere. Hos mange er ledningen over banen intermitterende, eller banen kan miste evnen til antegrad ledning ved høyere hjertefrekvenser.
Figur 1 viser EKG-funn under normal atrioventrikulær impulsoverføring sammenlignet med EKG-funn under preeksitasjon.
Sekundære ST-T-forandringer under preeksitasjon
Som nevnt i kapittel 1 forårsaker preeksitasjon sekundære ST-T-forandringer, på samme måte som ved grenblokk eller ventrikulær hypertrofi. Dette skyldes at den endrede depolariseringsrekkefølgen i ventriklene nødvendigvis fører til en endret repolarisering. ST-T-segmentet er diskordant (rettet motsatt) av hovedutslaget i QRS-komplekset og deltabølgen. En positiv deltabølge og positivt QRS-kompleks vil typisk følges av ST-depresjon og T-bølgeinversjon. Dette må ikke mistolkes som iskemi. EKG i figur 2 eksemplifiserer hvordan deltabølger er assosiert med sekundære ST-T-forandringer.
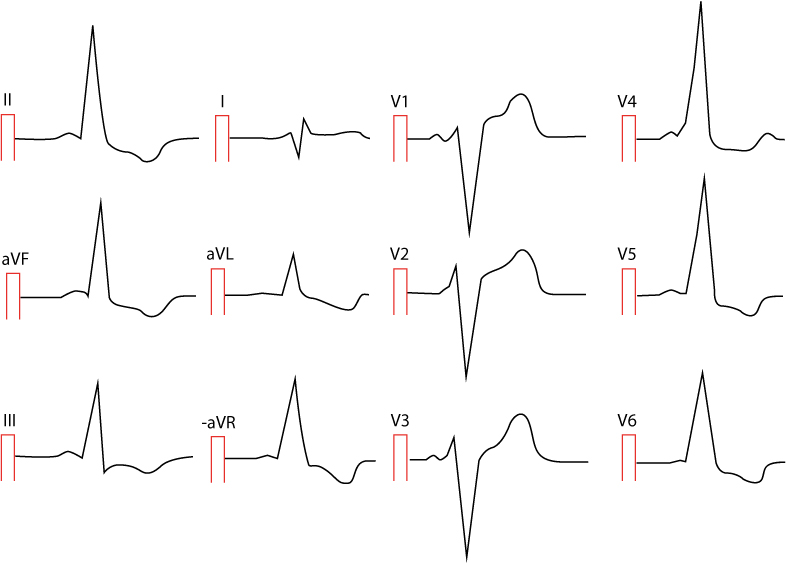
Merk at negative deltabølger kan simulere patologiske Q-bølger og dermed feilaktig tolkes som et gjennomgått hjerteinfarkt (pseudoinfarktmønster). For eksempel kan en posteroseptal bane gi negative deltabølger i II, III og aVF, som ligner et inferiort infarkt.
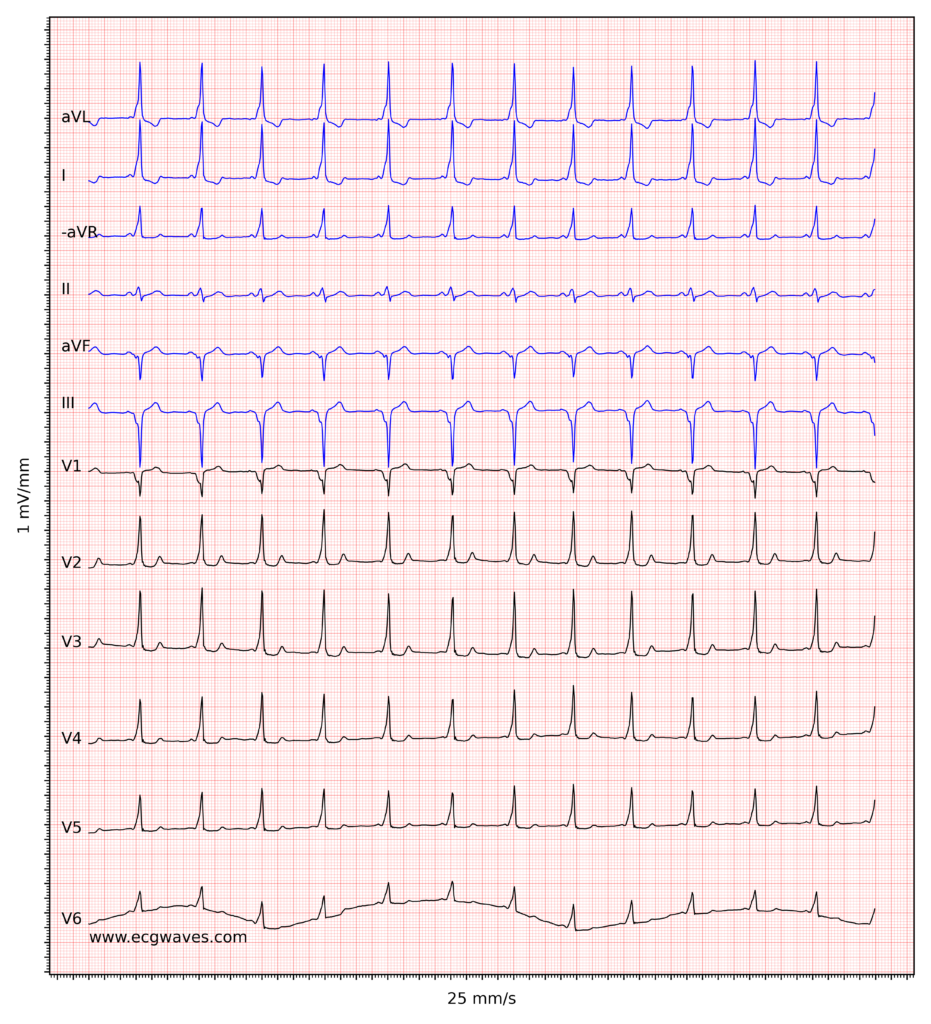
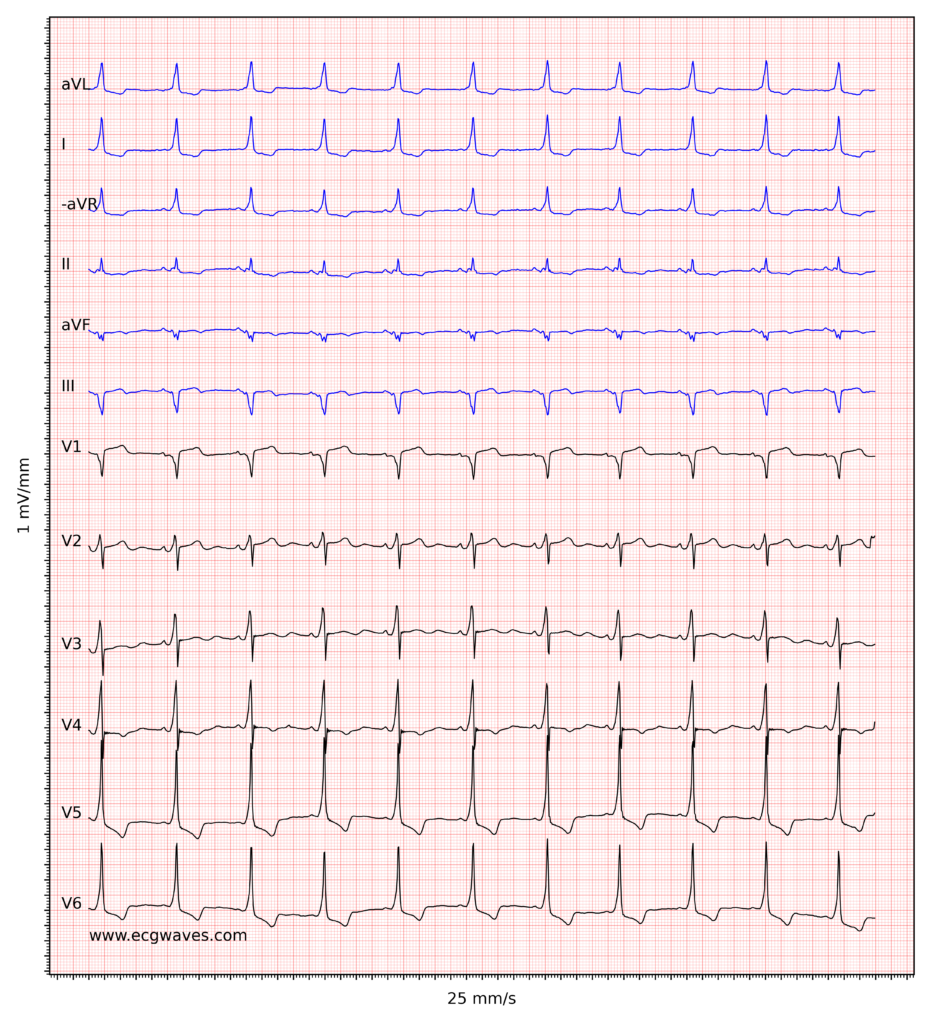
Atrioventrikulær reentrant (reentry) takykardi (AVRT)
Personer med aksessoriske baner er disponert for å utvikle atrioventrikulær reentrant takykardi (AVRT). Dette er en makro-reentrytakykardi der kretsløpet består av atriene, AV-knuten, ventriklene og den aksessoriske banen. For at en reentry skal kunne starte, kreves det en utløsende faktor (trigger) og passende elektrofysiologiske forhold i de to banene (AV-knuten og den aksessoriske banen).
I de fleste tilfeller induseres reentryen av et prematurt atrialt slag (PAC). Dette slaget kan treffe den aksessoriske banen mens den er refraktær (ikke-mottakelig), men ledes ned gjennom AV-knuten. Når impulsen når ventriklene og den aksessoriske banens ventrikulære ende, kan banen ha gjenvunnet sin eksitabilitet, slik at impulsen kan ledes tilbake (retrograd) til atriene. Dermed er en sirkelgang etablert. AVRT deles inn i to hovedtyper basert på retningen i kretsløpet: ortodrom og antidrom (illustrert i figur 3).
Wolff-Parkinson-Whites syndrom (WPW)
Det er viktig å skille mellom WPW-mønster og WPW-syndrom:
- WPW-mønster: Tegn til preeksitasjon (deltabølge, kort PR) på EKG, men pasienten er asymptomatisk (har aldri hatt arytmi).
- WPW-syndrom: Preeksitasjon på EKG kombinert med symptomatisk takyarytmi (AVRT eller atrieflimmer).
Wolff-Parkinson-White syndrom er relativt vanlig, med en prevalens på ca. 0,1–0,3 % i befolkningen. Det er vanligere hos menn enn kvinner. Selv om tilstanden er medfødt, debuterer symptomene ofte først i ung voksen alder, men kan opptre i alle aldre.
Følgende regler om ledningsevne er viktige for å forstå det kliniske bildet:
- Preeksitasjon på EKG er kun synlig hvis den aksessoriske banen kan lede antegrad (fra atrie til ventrikkel).
- Hvis den aksessoriske banen leder begge veier (antegrad og retrograd), vil pasienten ha preeksitasjon (deltabølge) i sinusrytme og risiko for både ortodrom og antidrom AVRT.
- Hvis den aksessoriske banen kun leder antegrad, vil pasienten ha preeksitasjon, men kan i teorien kun få antidrom AVRT (siden retrograd ledning for ortodrom sirkel mangler). Dette er uvanlig.
- I opptil 30–40 % av tilfellene leder den aksessoriske banen kun retrograd (fra ventrikkel til atrie). Da synes ingen deltabølge på EKG i hvile (normalt PR-intervall og QRS). Dette kalles skjult («concealed») aksessorisk bane. Disse pasientene har likevel risiko for ortodrom AVRT, da banen utgjør den retrograde delen av kretsen.
Lokalisering av den aksessoriske banen
Lokalisering av banen er viktig for planlegging av ablasjonsbehandling og risikovurdering (f.eks. risiko for AV-blokk ved ablasjon av baner nær His-bunten). Fordelingen er omtrentlig:
- 50–60 %: Venstre frie ventrikkelvegg (lateral/posterior).
- 25–30 %: Posteroseptal (bakre septum).
- 10–15 %: Høyre frie ventrikkelvegg.
- 2–5 %: Anteroseptal/Para-Hisian (nær AV-knuten/His).
12-avlednings-EKG gir god informasjon om lokalisasjon. En enkel tommelfingerregel baserer seg på V1:
- Positiv deltabølge/QRS i V1 (Type A): Tyder på venstresidig bane (impulsen kommer fra venstre mot høyre, mot V1).
- Negativ deltabølge/QRS i V1 (Type B): Tyder på høyresidig bane (impulsen starter til høyre og går bort fra V1).
For mer presis lokalisering anbefales algoritmer som St. George’s algoritme eller algoritmen publisert av Fox et al (Heart Rhythm 2008) som nevnt under.
EKG-kriterier for preeksitasjon
- Kort PR-intervall (<0,12 s).
- Deltabølge og forlenget QRS-varighet (≥0,12 s).
- Sekundære ST-T-forandringer diskordante til deltabølgen og QRS-vektor.
Figur 5 (nedenfor) viser et eksempel på preeksitasjon under sinusrytme.

Ortodrom AVRT
Ortodrom AVRT er den vanligste formen for takykardi ved WPW og utgjør ca. 90–95 % av tilfellene. Ordet ortodrom betyr «i riktig retning». Impulsen ledes antegrad ned gjennom AV-knuten og His-Purkinje-systemet til ventriklene, og deretter retrograd opp gjennom den aksessoriske banen til atriene for å slutte sirkelen.
EKG ved ortodrom AVRT
- Smale QRS-komplekser: Siden ventriklene aktiveres via det normale ledningssystemet, er QRS-bredden normal (<0,12 s), med mindre det foreligger et fast frekvensavhengig grenblokk (aberrasjon).
- Ingen deltabølge: Under takykardien er det ingen preeksitasjon.
- Frekvens: Regelmessig takykardi, typisk 150–250 slag/min.
- P-bølger: P-bølgen er retrograd (negativ i II, III, aVF) og kommer etter QRS-komplekset, vanligvis i ST-segmentet eller tidlig på T-bølgen.
- RP-intervall: RP-intervallet er kortere enn PR-intervallet (kalles «kort RP-takykardi»), men typisk >70 ms. Dette skiller ofte ortodrom AVRT fra typisk AVNRT, hvor P-bølgen ofte ligger inni eller rett etter QRS (<70 ms).
Klinisk tips: Hvis QRS-kompleksene alternerer i amplitude (QRS alternans) under en smal QRS-takykardi, øker sannsynligheten for AVRT, selv om det også kan sees ved andre raske takykardier.
Antidromisk AVRT
Ved antidrom AVRT går impulsen i «feil retning»: antegrad ned gjennom den aksessoriske banen og retrograd opp gjennom AV-knuten. Dette er mye sjeldnere (<5–10 % av AVRT). Siden ventriklene aktiveres fullstendig via den aksessoriske banen (utenom His-Purkinje), blir QRS-kompleksene maksimalt preeksiterte.
EKG ved antidromisk AVRT
- Brede QRS-komplekser: QRS-bredden er >0,12 s og utseendet er bisart og bredtøket.
- Deltabølge: Det kan være vanskelig å skille deltabølgen fra resten av det brede QRS-komplekset.
- Regelmessig takykardi: Frekvens typisk 150–250/min.
- Differensialdiagnose: EKG-bildet er nesten umulig å skille fra ventrikkeltakykardi (VT) kun basert på morfologi. Derfor bør en bred QRS-takykardi hos en voksen pasient alltid behandles som VT inntil det motsatte er bevist, for å ivareta pasientsikkerheten.
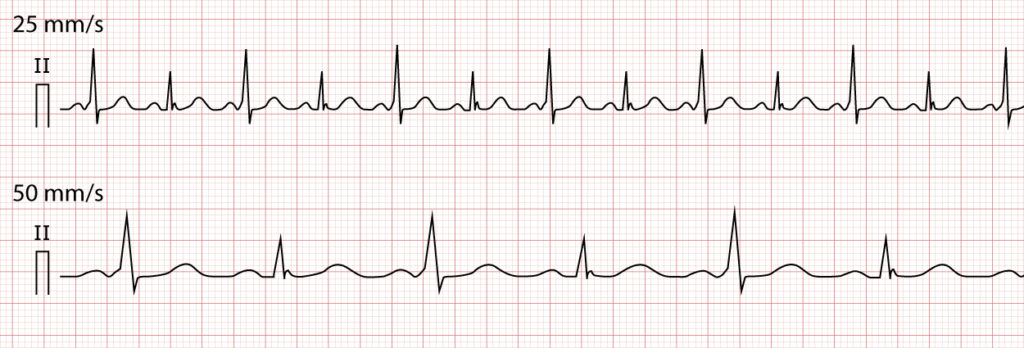
Preeksitasjon og atrieflimmer
Atrieflimmer (AF) hos pasienter med en antegrad ledende aksessorisk bane er en potensielt livstruende tilstand. Ved vanlig AF beskytter AV-knuten ventriklene mot de raske atrieimpulsene (300–600/min) ved å blokkere mange av dem. En aksessorisk bane har derimot ofte kort refraktærtid og mangler denne bremsefunksjonen. Dette kan resultere i ekstremt rask overledning til ventriklene.
EKG viser en uregelmessig bred QRS-takykardi (også kjent som «FBI»: Fast, Broad, Irregular). QRS-kompleksene varierer i bredde og form fordi graden av fusjon og preeksitasjon varierer fra slag til slag. Hvis R-R-intervallene blir svært korte (f.eks. <250 ms, tilsvarende >240 slag/min), er det stor fare for at atrieflimmer degenererer til ventrikkelflimmer (VF) og hjertestans.
ADVARSEL: Det er strengt kontraindisert å administrere midler som primært blokkerer AV-knuten (adenosin, verapamil, diltiazem, digoksin, betablokkere) til pasienter med preeksitert atrieflimmer. Ved å blokkere AV-knuten kan man paradoksalt nok favorisere ledning over den aksessoriske banen og senke blodtrykket, noe som kan utløse ventrikkelflimmer.
Risikostratifisering ved asymptomatisk preeksitasjon
Mange pasienter oppdager preeksitasjon tilfeldig på EKG uten å ha hatt symptomer. Hovedmålet med utredning er å identifisere de få individene som har en aksessorisk bane med svært god ledningsevne, og dermed risiko for plutselig død ved ev. fremtidig atrieflimmer.
- Ikke-invasiv testing: En arbeids-EKG (belastningstest) kan være nyttig. Hvis preeksitasjonen (deltabølgen) forsvinner brått ved økende hjertefrekvens, tyder det på at banen har lang refraktærtid og er «lav-risiko». Hvis preeksitasjonen vedvarer ved høy puls, er testen inkonklusiv.
- Invasiv elektrofysiologisk undersøkelse (EF-undersøkelse): Dette er gullstandarden. Man måler banens refraktærtid. Hvis banen kan lede impulser med intervall <250 ms (SPERRI <250 ms) under atriepacing eller atrieflimmer, regnes den som en "høy-risiko" bane, og ablasjon anbefales ofte profylaktisk, spesielt hos personer i høyrisikoyrker (piloter, yrkessjåfører) eller idrettsutøvere.
Langtidsprognose ved preeksitasjon og WPW-syndrom
Prognosen er generelt god ved moderne behandling. Risikoen for plutselig hjertedød hos pasienter med WPW-syndrom er estimert til ca. 0,1–0,3 % per år, nesten utelukkende relatert til preeksitert atrieflimmer som leder til VF. Pasienter med hyppige anfall av AVRT kan ha betydelig redusert livskvalitet.
Behandling av preeksitasjon, AVRT og WPW-syndrom
Behandling i akuttsituasjonen
Ortodrom AVRT (smal QRS)
Ved stabil ortodrom AVRT følges standard retningslinjer for smal QRS-takykardi:
- Vagale manøvre: Valsalva-manøver (helst i liggende stilling med benløft) eller carotismassasje.
- Adenosin: Førstevalg medikamentelt. Blokkerer AV-knuten midlertidig og bryter reentry-kretsen. Vær oppmerksom på at adenosin kan utløse atrieflimmer (ca. 10–15 % risiko), noe som kan være problematisk ved WPW, men ved ortodrom AVRT er dette sjelden farlig så lenge man har beredskap.
- Andre midler: Betablokkere eller kalsiumblokkere (verapamil/diltiazem) kan brukes hvis adenosin er ineffektivt.
- Elektrokonvertering: Ved hemodynamisk ustabilitet.
Antidromisk AVRT (bred QRS)
Behandling av bred QRS-takykardi er mer utfordrende. Hvis diagnosen antidrom AVRT er 100 % sikker (kjent WPW, identisk morfologi som tidligere anfall), kan man vurdere midler som påvirker AV-knuten eller den aksessoriske banen. Men i akuttmottaket er det ofte umulig å skille dette sikkert fra ventrikkeltakykardi (VT).
- Hemodynamisk ustabil: Synkronisert elektrokonvertering (DC-sjokk) er førstevalg.
- Hemodynamisk stabil: Behandle som VT. Prokainamid (hvis tilgjengelig), flekainid eller amiodaron kan vurderes. Adenosin bør brukes med stor forsiktighet og kun hvis man er sikker på diagnosen, da det kan ha liten effekt på VT eller potensielt akselerere ledning hvis det egentlig er en preeksitert atrieflimmer som feiltolkes. Norske retningslinjer anbefaler lav terskel for elektrokonvertering i narkose ved bred QRS-takykardi av usikker årsak.
Preeksitert atrieflimmer/-flutter
Dette er en medisinsk hastesituasjon (uregelmessig bred QRS-takykardi).
- Elektrokonvertering: Er alltid førstevalget ved preeksitert atrieflimmer, spesielt ved rask ventrikkelaksjon eller tegn til ustabilitet.
- Medikamentell behandling: Hvis pasienten er helt stabil, kan man forsøke ibutilide (Corvert), prokainamid eller flekainid (Tambocor) intravenøst for å blokkere den aksessoriske banen. Amiodaron er et alternativ, men tar lengre tid.
- Kontraindikasjoner: Husk at AV-knute-blokkere (adenosin, betablokkere, verapamil, digoksin) er strengt kontraindisert.
Langtidsbehandling
Kateterablasjon er i dag førstevalgsbehandling for pasienter med symptomatisk WPW-syndrom (både AVRT og preeksitert atrieflimmer). Prosedyren gjøres via lysken, der man brenner (radiofrekvens) eller fryser (kryo) den aksessoriske banen. Suksessraten er svært høy (>95 %), og risikoen for komplikasjoner er lav. For asymptomatiske pasienter med preeksitasjon gjøres en individuell vurdering basert på risikostratifisering (se over) og yrkeskrav.
Sjeldne varianter av preeksitasjon
Lown-Ganong-Levine (LGL) syndrom
Historisk betegnelse på pasienter med kort PR-intervall, normale QRS-komplekser (ingen deltabølge) og hjertebank. Man antok tidligere at dette skyldtes en bane som koblet atriet direkte til His-bunten (James-fiber). I dag anses ikke LGL som et eget syndrom, og de fleste av disse pasientene har sannsynligvis en rask AV-knute eller en annen form for takykardi som ikke skyldes preeksitasjon.
Mahaim-fibre
Mahaim-fibre er spesielle aksessoriske baner som forbinder høyre atrium (eller AV-knuten) direkte til høyre grenbunt eller distalt i høyre ventrikkel. I motsetning til vanlige Kent-bunter, har Mahaim-fibre ofte dekrementale egenskaper (leder langsommere ved høy frekvens), akkurat som AV-knuten. De leder nesten kun antegrad. Under sinusrytme gir de ofte minimal eller ingen preeksitasjon, men under takykardi (antidrom) gir de et bilde som ligner venstre grenblokk.
Permanent junksjonal reciprokerende takykardi (PJRT)
PJRT er en sjelden, men viktig form for ortodrom AVRT som ofte sees hos barn og unge. Den skyldes en skjult aksessorisk bane (oftest posteroseptal) med svært langsomme retrograde ledningsegenskaper. Dette gir et langt RP-intervall på EKG. Takykardien er ofte «uopphørlig» (incessant), det vil si at den kommer og går nesten hele tiden. På grunn av den kronisk høye hjertefrekvensen kan disse pasientene utvikle takykardi-indusert kardiomyopati (hjertesvikt), som er reversibel ved ablasjon.