Elektrolyttubalanse og hjertestans
Betydelige elektrolyttforstyrrelser kan utløse hjertestans og er en av de potensielt reversible årsakene («4 H-er og 4 T-er») som må identifiseres og behandles raskt. Ved gjenoppliving (HLR) er mistanke om elektrolyttavvik ofte basert på pasientens sykehistorie (f.eks. kjent nyresvikt, bruk av diuretika). Både venøse og arterielle blodgasser kan brukes til hurtig analyse av elektrolyttnivåer, da svarene foreligger i løpet av få minutter.
Elektrokardiografi (EKG) er et verdifullt verktøy for å oppdage og vurdere alvorlighetsgraden av elektrolyttforstyrrelser, særlig før laboratorieresultater er tilgjengelige. EKG-forandringer kan ofte predikere risikoen for maligne arytmier. Det er viktig å merke seg:
- Både hyperkalemi og hypokalemi kan forårsake livstruende arytmier og hjertestans. Hyperkalemi er den hyppigste elektrolyttforstyrrelsen som assosieres med hjertestans, spesielt hos pasienter med nyresvikt.
- Hypokalsemi kan forårsake hjertestans, men forekommer sjelden isolert som årsak uten andre komorbiditeter.
- Hyperkalsemi, hyponatremi, hypernatremi, hypomagnesemi og hypermagnesemi er sjeldnere primære årsaker til hjertestans, men bidrar ofte til ustabilitet i hjertemuskelens cellemembran.
Ubalanse i natrium
Verken hyponatremi eller hypernatremi forårsaker vanligvis spesifikke eller diagnostiske EKG-forandringer, men alvorlige avvik kan påvirke hjertets kontraktilitet og nevrologisk status.
Hyponatremi
Effektiv behandling av hyponatremi krever nøye identifisering av etiologi (hypovolem, euvolem eller hypervolem), alvorlighetsgrad (tabell 2) og tidsmessig debut. Det er klinisk avgjørende å skille mellom akutt og kronisk hyponatremi, basert på hvor raskt tilstanden har utviklet seg. Det viktigste ved korrigering av hyponatremi er å forebygge osmotisk demyeliniseringssyndrom (ODS), tidligere kjent som sentral pontin myelinolyse. En for rask korreksjon av natriumnivået kan føre til irreversibel og katastrofal demyelinisering av pontine nevroner.
- Akutt hyponatremi (<48 timers varighet): Her er risikoen for hjerneødem større enn risikoen for ODS. Rask korreksjon er ofte nødvendig ved alvorlige symptomer (kramper, koma). En økning på 1-2 mmol/l per time til totalt 4-6 mmol/l i løpet av de første timene, eller til symptomene avtar, er et vanlig mål. Ved alvorlige symptomer kan hyperton saltløsning (NaCl 3 %) være indisert.
- Kronisk hyponatremi (>48 timers varighet): På grunn av hjernens cellulære tilpasninger (utskillelse av osmolytter) innebærer rask korreksjon en betydelig risiko for ODS. Det anbefales derfor å heve serumnatrium med maksimalt 8-10 mmol/l i løpet av de første 24 timene, og maksimalt 18 mmol/l over 48 timer.
- Hyponatremi av ukjent varighet: Disse tilfellene skal, for sikkerhets skyld, håndteres som kronisk hyponatremi.
| Grad av hyponatremi | P/S-Na+ | Vanlige effekter |
| Mild | 130-135 mmol/l | Ofte asymptomatisk, eller lette kognitive forstyrrelser, svimmelhet, balanseforstyrrelser. |
| Moderat | 115-129 mmol/l | Hodepine, kvalme, oppkast, muskelkramper, apati, forvirring, svekkede reflekser. |
| Alvorlig | <115 mmol/l | Generaliserte kramper, koma, respirasjonsstans, hjernestammeprolaps og død. |
Hypernatremi
Hypernatremi (S-Na > 145 mmol/l) reflekterer vanligvis et vannunderskudd i forhold til natriummengden. Tilstanden forårsaker sjelden hjertestans direkte, men alvorlig hypovolemi assosiert med hypernatremi kan føre til sirkulasjonskollaps. Behandlingen retter seg mot å erstatte vannunderskuddet langsomt for å unngå hjerneødem.
Ubalanse i kalsium
Hyperkalsemi
Definisjon: P/S-Ca2+ > 2,6 mmol/l (eller ionisert kalsium > 1,35 mmol/l)
I ca. 90 % av tilfellene skyldes hyperkalsemi primær hyperparatyreoidisme eller malignitet (neoplastisk etiologi). Andre årsaker er immobilisering, sarkoidose og granulomatøse sykdommer, tyreotoksikose, familiær hypokalsiurisk hyperkalsemi, Addisons sykdom, nyreinsuffisiens, samt medikamentelle årsaker som litium, tiazider og overdosering av kalsium/vitamin D.
EKG ved hyperkalsemi
Hyperkalsemi forkorter aksjonspotensialets fase 2 (platåfasen).
- Typiske EKG-forandringer:
- Forkortet QT-intervall (det mest konsistente funnet).
- Avflating eller forkortet amplitude av T-bølgen.
- Forlenget QRS-varighet kan forekomme ved alvorlige nivåer.
- AV-blokk (AV-blokk grad I, II eller III).
- Mindre hyppige/alvorlige EKG-forandringer:
- Økt QRS-amplitude.
- Osborn-bølger (J-bølger) kan i sjeldne tilfeller ses.
- ST-elevasjon i avledning V1-V2 (kan ligne Brugada-mønster).
- Dysfunksjon i sinusknuten (bradykardi).
- Ventrikulær takykardi (VT) og ventrikkelflimmer (VF) ved ekstrem hyperkalsemi.
Klinisk presentasjon
- Nevropsykiatriske: Forvirring, letargi, koma.
- Gastrointestinale: Kvalme, oppkast, obstipasjon, abdominale smerter («moans, groans and stones»).
- Kardiovaskulære: Hypotensjon, arytmier og EKG-forandringer, i verste fall hjertestans.
Behandling
Behandlingen avhenger av alvorlighetsgrad og symptomer. Rehydrering er hjørnesteinen i akuttbehandlingen for å øke kalsiumutskillelsen via nyrene.
- Væskebehandling: NaCl 0,9 % i.v. (aggressiv rehydrering, ofte 3-6 liter første døgn dersom hjertefunksjonen tillater det).
- Sløyfediuretika: Furosemid 1 mg/kg i.v. kan vurderes etter at pasienten er rehydrert, for å fremme kalsiurese. Unngå ved dehydrering.
- Steroider: Hydrokortison 300 mg i.v. (særlig ved sarkoidose/hematologiske kreftformer).
- Bisfosfonater: Pamidronat 30-90 mg i.v. eller Zoledronsyre (effekt først etter 2-4 dager).
- Kalsitonin: Kan gi raskere, men forbigående effekt.
- Kausal behandling av den underliggende årsaken (f.eks. kirurgi ved hyperparatyreoidisme).
Hypokalsemi
Hypokalsemi forlenger aksjonspotensialet (særlig fase 2), noe som predisponerer for tidlige etterdepolariseringer. Tilstanden kan oppstå av ulike årsaker, inkludert akutt pankreatitt, respiratorisk alkalose (hyperventilering gir økt proteinbinding av kalsium), rabdomyolyse (utfelling av kalsium i skadet muskelvev), sepsis, maligne sykdommer med osteoblastiske metastaser (prostatakreft), nyresvikt, og etter halskirurgi (paratyreoidea/tyreoidea).
EKG ved hypokalsemi
- Forlenget QT-intervall: Dette skjer primært på grunn av forlengelse av ST-segmentet. Selv om torsades de pointes er mindre vanlig enn ved hypokalemi/hypomagnesemi, er risikoen til stede.
- Forkortet QRS-varighet er beskrevet, men ikke et kardinalfunn.
- Mindre vanlige EKG-forandringer:
- AV-blokk og sinusbradykardi.
- Ventrikkelflimmer (VF) i ekstreme tilfeller.
Behandling
- Kalsiumtilskudd: Kalsiumklorid 10 %, 10-40 ml i.v. eller Kalsiumglukonat 10 % (krever større volum da det inneholder mindre elementært kalsium). Kalsiumklorid bør helst gis i sentralt venekateter pga. vevsirritasjon ved ekstravasering.
- Magnesium: Hypokalsemi er ofte ledsaget av hypomagnesemi. Gi Magnesiumsulfat 50 %, 4-8 mmol i.v. i alvorlige tilfeller for å sikre effekt av kalsiumbehandlingen.
Kalium
Kalium er den viktigste intracellulære elektrolytten og avgjørende for hvilemembranpotensialet. EKG er spesielt nyttig ved kaliumforstyrrelser og korrelerer ofte bedre med risikoen for arytmi enn selve serumverdien alene.
Hyperkalemi
Hyperkalemi (S-K > 5,0-5,5 mmol/l) er en medisinsk øyeblikkelig hjelp-tilstand.
Årsaker til hyperkalemi:
- Nyresykdom (akutt nyresvikt, kronisk nyresvikt, terminal nyresvikt [ESRD]).
- Medikamenter:
- NSAID (ikke-steroide antiinflammatoriske legemidler).
- ACE-hemmere (enalapril, ramipril osv.).
- ARB (angiotensinreseptorblokkere) (losartan, candesartan osv.).
- ARNI (sakubitril/valsartan).
- MRA (mineralokortikoidreseptorantagonister): spironolakton, eplerenon.
- Ikke-selektive betablokkere.
- Digitalis-intoksikasjon.
- Kaliumsparende diuretika.
- Cellehenfall: Hemolyse, Tumorlysesyndrom, Rabdomyolyse, store traumer/brannskader.
- Acidose (kalium skiftes ut av cellene).
- Addisons sykdom (binyrebarksvikt).
- Insulinmangel (diabetes, ketoacidose).
I myokardiet fører hyperkalemi til en reduksjon i hvilemembranpotensialet (det blir mindre negativt), noe som paradoksalt nok reduserer eksitabiliteten og gir forlenget impulsledning. Klinisk signifikante manifestasjoner er tydelige når kaliumkonsentrasjonen i serum overstiger 7 mmol/l, men kan opptre tidligere ved rask stigning. Hyperkalemi er en fryktet årsak til hjertestans med asystoli eller PEA (pulsløs elektrisk aktivitet).
EKG ved hyperkalemi
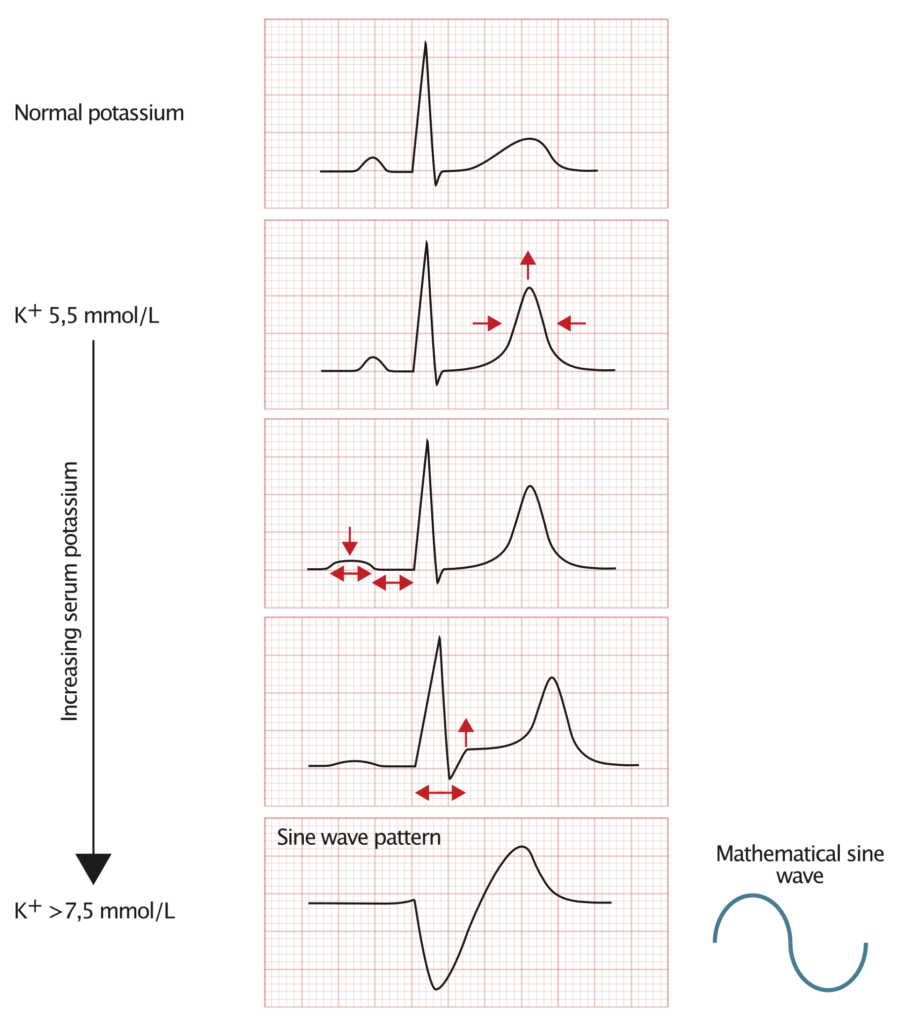
EKG-forandringene følger ofte et mønster basert på kaliumnivået, men progresjonen kan variere.
Mild hyperkalemi (P-kalium 5,5-5,9 mmol/l)
- Symmetriske, høye, spisse («teltformede») og smale T-bølger er ofte de første tegnene.
- Hvis pasienten har venstre ventrikkelhypertrofi med ST-depresjoner («strain»), kan T-bølgene bli «pseudonormaliserte» (positive).
- T-bølgeforandringer ses best i brystavledningene (typisk V2-V4).
Moderat hyperkalemi (P-kalium 6,0-6,4 mmol/l)
- Redusert amplitude av P-bølgen (atriene blir lammet).
- Forlenget PQ-intervall.
- Ledningsforstyrrelser: SA-blokk, AV-blokk grad II eller III.
- Pasienter med WPW-syndrom kan miste deltabølgen.
Alvorlig hyperkalemi (P-kalium >6,5 mmol/l)
- P-bølgen forsvinner helt (sinoventrikulær rytme).
- Betydelig utvidelse av QRS-komplekset (intraventrikulær ledningsforsinkelse).
- ST-elevasjon i V1-V2 (kan ligne hjerteinfarkt).
- Sinusbølge (Sine-wave): Det brede QRS-komplekset og T-bølgen smelter sammen. Dette indikerer livstruende kaliumnivåer og er et forvarsel til ventrikkelflimmer eller asystoli.
Behandling av hyperkalemi
Behandlingen hviler på tre pilarer: Membranstabilisering, forskyvning av kalium inn i cellene, og eliminering av kalium fra kroppen.
- Membranstabilisering (Hastegrad!): Ved alvorlig hyperkalemi eller EKG-forandringer skal det straks gis 10-30 ml Kalsiumglukonat 10 % (eller Kalsiumklorid 10 % ved sentral tilgang) intravenøst over 2-5 minutter. Dette senker ikke kaliumnivået, men beskytter hjertet mot arytmi. Effekten varer i 30-60 minutter.
- Forskyvning (Shifting): Start en infusjon av insulin og glukose. Standard blanding er ofte 10 enheter hurtigvirkende insulin (f.eks. Actrapid) tilsatt i 50-100 ml Glukose 50 % (eller 500 ml Glukose 10 %), gitt over 15-30 minutter. Insulin driver kalium inn i cellene. Husk blodsukkermåling!
- Vurder administrering av beta-2-agonist, f.eks. salbutamol (10-20 mg på forstøver), som virker synergistisk med insulin.
- Vurder natriumbikarbonat (Tribonat) kun ved samtidig alvorlig metabolsk acidose.
- Eliminering:
- Slyngediuretika: Furosemid 40-80 mg i.v. ved bevart nyrefunksjon.
- Kaliumbindere: (F.eks. natriumpolystyrensulfonat eller nyere midler som patiromer) kan brukes i subakutt fase, men virker for langsomt ved hjertestans.
- Hemodialyse: Er den mest effektive intervensjonen og bør iverksettes raskt ved alvorlig nyresvikt eller refraktær hyperkalemi.
Hypokalemi
Hypokalemi (S-K < 3,5 mmol/l) øker risikoen for arytmier ved å hyperpolarisere cellemembranen og forlenge repolariseringen.
Årsaker til hypokalemi:
- Tap fra mage-tarm: Diaré, oppkast, bruk av avføringsmidler.
- Renale tap: Bruk av diuretika (tiazider, slyngediuretika), hyperaldosteronisme (primær/sekundær), Cushing syndrom, lakrisinntak (inneholder glycyrrhizin som hemmer kortisolnedbrytning).
- Transcellulært skift: Alkalose, høy insulindose, beta-adrenerge agonister (salbutamol, adrenalin), teofyllin.
- Andre: Alkoholisme, underernæring, hypotermi, magnesiummangel.
Komplikasjoner av betydelig alvorlighetsgrad kan oppstå ved nivåer helt ned til 3,0 mmol/l, men risikoen øker drastisk ved S-K < 2,5 mmol/l. Pasienter som bruker digoksin eller har strukturelle hjertefeil (iskemi, hjertesvikt) er spesielt utsatt for maligne arytmier selv ved mild hypokalemi.
Kronologiske EKG-manifestasjoner ved synkende kaliumnivåer:
- T-bølgen blir flatere, bredere og får redusert amplitude. Alvorlig hypokalemi kan indusere T-bølgeinversjon.
- ST-segmentdepresjon (hengende ST-segment).
- Forlengelse av PQ-intervallet.
- Forlengelse av QT-intervallet (egentlig QU-intervall).
- Fremveksten av U-bølger: Dette er et klassisk tegn, mest fremtredende i avledningene V2-V3. U-bølgen ses som en ekstra bølge etter T-bølgen. Ved alvorlig hypokalemi kan U-bølgens amplitude overstige T-bølgens.
- Arytmier: Torsades de pointes (polymorf VT), ventrikkelflimmer (VF), PEA eller asystole.
Hypokalemi er en vanlig årsak til ervervet lang QT-syndrom og disponerende faktor for digitalisinduserte arytmier.
Behandling av hypokalemi
- Intravenøs kalium: Gi kaliumklorid (KCl) i infusjon. Standard hastighet på vanlig sengepost er maks 10 mmol/time. I overvåket setting (intensiv/HLR) kan høyere hastigheter (20 mmol/t) gis via sentralt venekateter (CVK). Konsentrerte løsninger må aldri gis ufortynnet pga. risiko for hjertestans og karskade.
- Ved hjertestans/truende arytmi: En mer aggressiv tilnærming kan være nødvendig, f.eks. 2 mmol/min i 10 minutter, etterfulgt av 10 mmol over 5-10 minutter, under kontinuerlig EKG-monitorering.
- Magnesium: Hypokalemi er ofte refraktær mot behandling dersom det foreligger samtidig hypomagnesemi. Gi alltid magnesiumtilskudd ved vanskelig korrigerbar hypokalemi (f.eks. 4-8 mmol Magnesiumsulfat i.v.).
Ubalanse i magnesium
Magnesium er en kofaktor for Na+/K+-ATPasen og viktig for å opprettholde intracellulært kalium.
Hypermagnesemi
Definisjon av hypermagnesemi: >1,1 mmol/L (klinisk signifikant ofte først > 2,0-3,0 mmol/l).
Selv om det er sjelden, kan alvorlig hypermagnesemi blokkere nevromuskulær transmisjon og hjerteledning, noe som kan kulminere i hypotensjon, bradykardi, AV-blokk III og asystoli. De vanligste årsakene er nyresvikt kombinert med inntak av magnesiumholdige medikamenter (antacida, laksantia) eller iatrogen overdosering (f.eks. ved eklampsi-behandling).
Kliniske kjennetegn og EKG
- Bortfall av senereflekser (tidlig tegn), muskelsvakhet, respirasjonsdepresjon.
- EKG-forandringer:
- Forlenget PQ-intervall og QRS-bredde.
- Forlenget QT-intervall (men gir paradoksalt nok sjelden arytmi alene).
- Høye T-bølger (kan ligne hyperkalemi).
- Total AV-blokk og hjertestans (asystoli) ved svært høye nivåer.
Behandling av hypermagnesemi
Behandling er indisert ved symptomer eller svært høye nivåer (f.eks. > 2,5-3,0 mmol/l).
- Antagonist: Kalsium motvirker effekten av magnesium på hjerte og nerver. Gi Kalsiumklorid 10 %, 5-10 ml i.v. (eller Kalsiumglukonat 10-20 ml). Gjentas ved behov.
- Utskillelse: Infusjon av NaCl 0,9 % sammen med Furosemid 1 mg/kg for å øke renal utskillelse (hvis nyrefunksjon finnes).
- Dialyse: Hemodialyse er nødvendig ved alvorlig nyresvikt eller livstruende symptomer.
Hypomagnesemi
Definisjon av hypomagnesemi: S-Mg2+ < 0,65 mmol/l.
Hypomagnesemi er en hyppig, men ofte oversett elektrolyttforstyrrelse hos kritisk syke. Det kan forsterke arytmier forårsaket av digitalis, samt forhindre korreksjon av hypokalemi.
- Årsaker:
- Gastrointestinale tap: Diaré, malabsorpsjon, alkoholisme.
- Renale tap: Diuretika, nefrotoksiske legemidler (cisplatin, aminoglykosider), polyuri.
- Endokrine: Hyperaldosteronisme, dårlig regulert diabetes.
- Symptomer:
- Neuromuskulær irritabilitet: Skjelving (tremor), ataksi, nystagmus, krampeanfall, tetani.
- Kardiologisk: Arytmier. Hypomagnesemi er en klassisk årsak til torsades de pointes (TdP).
- EKG-forandringer:
- Lett breddeøkt QRS og forlenget QT-tid.
- ST-senkning og flate T-bølger.
- Ventrikulære arytmier (TdP).
- Behandling:
- Ved Torsades de pointes / Hjertestans mistenkt pga. hypomagnesemi: 2 g Magnesiumsulfat (ca. 8 mmol) i.v. som bolus over 1-2 minutter. Kan gjentas.
- Ved alvorlig mangel uten stans: 4-8 mmol Magnesiumsulfat i.v. over 15-30 minutter, etterfulgt av infusjon.
- Ved krampeanfall: Samme dosering som ved TdP.