Ektopisk atriell rytme (EAT), atriell takykardi (AT) og multifokal atriell takykardi (MAT)
Atrielle rytmer: ektopisk atriell rytme, atriell takykardi og multifokal atriell takykardi
Fokal atriell takykardi (fokal AT), ofte omtalt som ektopisk atriell takykardi (EAT), oppstår når et ektopisk fokus i atriene genererer elektriske impulser med en frekvens som overskrider sinusknutens egenfrekvens. Denne økte atrieaktiviteten skyldes oftest unormal automatikk (økt fyring i celler utenfor sinusknuten), utløst aktivitet (triggered activity) eller mikro-reentry i et begrenset område.
Atriefrekvensen ligger vanligvis i området 120 til 250 slag per minutt, men kan være lavere. For å oppfylle de formelle diagnostiske kriteriene for atriell takykardi, må atriefrekvensen overstige 100 slag per minutt. Dersom det ektopiske fokuset fyrer med en frekvens under 100 slag per minutt (eller under pasientens sinusfrekvens), klassifiseres arytmien som en ektopisk atriell rytme (EAR).
Ektopisk atriell takykardi (EAT/AT) observeres ofte hos pasienter med underliggende strukturell hjertesykdom, inkludert iskemisk hjertesykdom, klaffefeil og kardiomyopatier. Det kan også forekomme hos pasienter uten påvisbar strukturell hjertesykdom («lone AT»). Viktige medvirkende faktorer inkluderer akutt sykdom, elektrolyttforstyrrelser (særlig hypokalemi og hypomagnesemi), lungesykdommer, bruk av sympatomimetika, teofyllin-toksisitet og tilstander med høyt adrenergt pådrag.
Klinisk kan EAT presentere seg på forskjellige måter:
- Paroksysmal: Start og stopp skjer brått. Ofte assosiert med mikro-reentry eller utløst aktivitet.
- Incessant (vedvarende): Arytmien er til stede >50–90 % av døgnet. Denne formen er oftere assosiert med unormal automatikk. EAT debuterer her ofte med en «oppvarmingsfase» (warm-up phenomenon) over noen sekunder før den når maksimal frekvens, og bremser ned («cool-down») før den terminerer.
Det er viktig å merke seg at vedvarende (incessant) atriell takykardi utgjør en betydelig risiko for utvikling av takykardi-indusert kardiomyopati. Venstre ventrikkels funksjon kan normaliseres dersom arytmien behandles effektivt.
Hos barn og unge voksne kan fokal atriell takykardi oppstå fra embryologiske rester i atriene. Disse vevsrestene, som stammer fra hjertets utvikling, kan ha markant økt automatikk. Vanlige lokalisasjoner for slike foci inkluderer crista terminalis, rundt lungevenene, ved trikuspidalringen og i sinus coronarius-ostiet.
Kliniske symptomer
Symptombildet varierer fra asymptomatisk til betydelig besvær. Pasienter rapporterer ofte hjertebank (palpitasjoner), dyspné, brystsmerter eller svimmelhet. Ved rask overledning til ventriklene kan hemodynamisk instabilitet eller presynkope forekomme, spesielt hos eldre eller pasienter med redusert venstre ventrikkelfunksjon.
EKG ved ektopisk atriell rytme og atriell takykardi
- Rytme og frekvens: En regelmessig atriell rytme, vanligvis 100–250/min. Ventrikkelfrekvensen avhenger av AV-overledningen. Ved 1:1 overledning kan ventrikkelfrekvensen være høy. Ved raskere atriefrekvenser ses ofte fysiologisk AV-blokk (f.eks. 2:1), spesielt under søvn eller ved høy vagus-tonus.
- P-bølger: P-bølgenes morfologi avviker fra sinus-P-bølger. Dette er nøkkelen til diagnose.
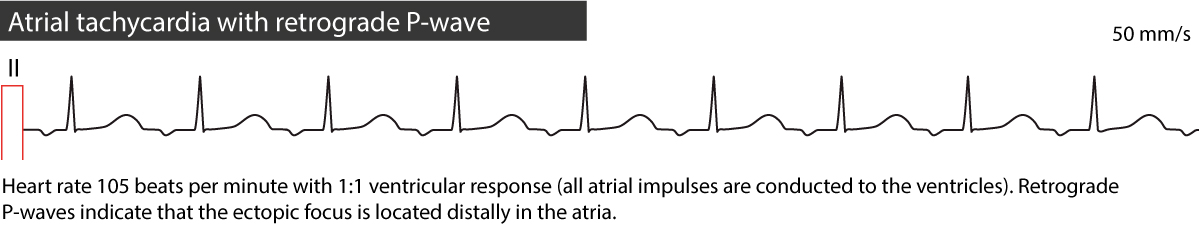
- Hvis P-bølgene i avledning II, III og aVF er negative (retrograde), tyder dette på et fokus i nedre del av atriene (caudalt fokus).
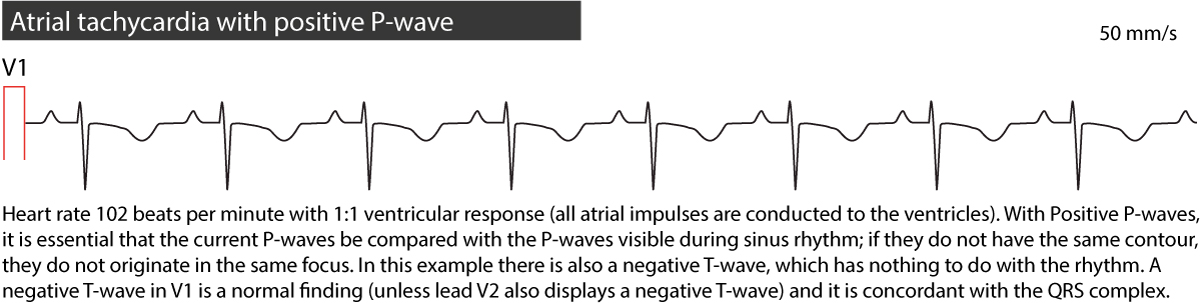
- Positive P-bølger i V1 kan indikere et fokus i venstre atrium, mens negative/bifasiske P-bølger i V1 oftere sees ved fokus i høyre atrium.
- Når P-bølgene ligner sinus-P (positiv i II, negativ i aVR), stammer fokuset sannsynligvis fra øvre del av crista terminalis eller høyre lungevene, nær sinusknuten. Da må man se nøye på små morfologiske forskjeller ved å sammenligne med et EKG i sinusrytme («P-bølge-kartlegging»).
- Isoelektrisk grunnlinje: Mellom P-bølgene finnes en stabil isoelektrisk linje. Dette skiller AT fra atrieflutter, som har et kontinuerlig bølgende «sagtannmønster» uten isoelektrisk pause.
- QRS-komplekser: Hver P-bølge etterfølges vanligvis av et QRS-kompleks ved lavere frekvenser, men Wenckebach-blokkering eller 2:1 blokk er ikke uvanlig ved høye frekvenser eller ved bruk av AV-knute-blokkerende medikamenter (som digitalis). QRS er smalt med mindre det foreligger grenblokk eller aberrasjon.
- RP-intervall: Fokal AT presenterer seg typisk som en «lang-RP-takykardi» (RP-intervallet er lengre enn PR-intervallet), i motsetning til typisk AVNRT eller AVRT.
Se EKG-eksempler i figur 1, 2 og 3 nedenfor.

Årsaker til ektopisk atriell takykardi og ektopisk atriell rytme
- Digitalisintoksikasjon (klassisk årsak til atriell takykardi med blokk).
- Strukturell hjertesykdom (kardiomyopati, klaffefeil, atriedilatasjon).
- Akutt forverring av lungesykdom (KOLS, astma, pulmonal hypertensjon, lungeemboli).
- Iskemisk hjertesykdom (koronararteriesykdom) og akutt myokardinfarkt.
- Elektrolyttforstyrrelser (hypokalemi).
- Etter ablasjonsbehandling for atrieflimmer (fokal AT eller mikro-reentry kan oppstå i arrvev).
- Infeksjoner og sepsis.
- Stimulantia (alkohol, koffein, sympatomimetika).
Behandling av atriell takykardi
Behandlingen avhenger av om arytmien er akutt eller kronisk, pasientens symptomer og underliggende årsak.
Akuttbehandling
Ved mistanke om digitalis-indusert arytmi er seponering av medikamentet og eventuell korrigering av hypokalemi avgjørende. Ved andre former kan følgende vurderes:
- Adenosin: Kan gis diagnostisk og terapeutisk. Adenosin vil ofte terminere fokal AT som skyldes trigget aktivitet, eller gi forbigående AV-blokk som «demaskerer» atrieaktiviteten og bekrefter diagnosen.
- Frekvenskontroll: Intravenøse betablokkere eller kalsiumkanalblokkere (verapamil/diltiazem) er førstevalg for å redusere ventrikkelfrekvensen hos hemodynamisk stabile pasienter.
- Antiarytmika: Amiodaron, sotalol eller flekainid (klasse IC, kun ved fravær av strukturell hjertesykdom/iskemi) kan benyttes for konvertering til sinusrytme.
- Elektrisk kardioversjon: Kan forsøkes ved hemodynamisk instabilitet, men suksessraten varierer. Fokal AT som skyldes økt automatikk responderer ofte dårlig på elektrokonvertering, eller residiverer umiddelbart.
Langtidsbehandling
Dersom en utløsende årsak kan identifiseres og behandles, er dette første steg. For residiverende symptomatisk fokal AT gjelder følgende:
- Kateterablasjon: Anbefales i dag som førstelinjebehandling ved residiverende symptomatisk fokal AT, spesielt ved incessant form (for å hindre kardiomyopati). Prosedyren har høy suksessrate og lav risiko.
- Medikamentell profylakse: Betablokkere eller kalsiumkanalblokkere kan forsøkes. Ved manglende effekt kan klasse IC-antiarytmika (flekainid) eller klasse III (sotalol, amiodaron) vurderes. Ivabradin har også vist effekt ved visse former for fokal AT med utspring nær sinusknuten eller ved uhensiktsmessig sinusknutetakykardi.
Multifokal atriell takykardi (MAT)
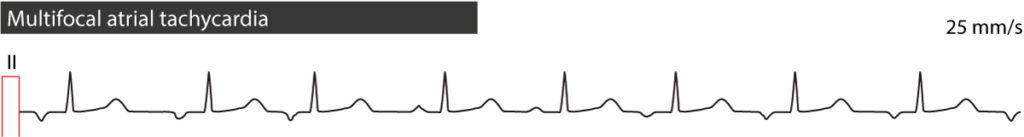
Multifokal atriell takykardi (MAT) er en relativt sjelden og uregelmessig arytmi. Som illustrert i figur 4, kjennetegnes den av en uregelmessig rytme (både PP- og RR-intervaller varierer) med tydelige P-bølger, i motsetning til atrieflimmer der P-bølger mangler.
Det avgjørende diagnostiske kriteriet for MAT er tilstedeværelsen av minst tre ulike P-bølgemorfologier i samme EKG-avledning. Denne variasjonen skyldes at impulser genereres fra flere forskjellige ektopiske foci i atriene (utløst aktivitet eller automatikk). Arytmien har vanligvis en gradvis debut og opphør. I de fleste tilfeller er det en 1:1 atrioventrikulær ledning, men varierende grad av blokk kan forekomme. Ventrikkelfrekvensen ligger typisk mellom 100 og 150 slag per minutt, men kan være raskere.
MAT opptrer ofte intermitterende med perioder av sinusrytme eller atrieflimmer imellom. Arytmien er sterkt assosiert med alvorlig underliggende sykdom. De dominerende årsakene er:
- Akutt forverring av kronisk lungesykdom (KOLS), hypoksi og hyperkapni (anslått å utgjøre >60% av tilfellene).
- Hjertesvikt og økt atrialt trykk.
- Elektrolyttforstyrrelser (særlig hypomagnesemi og hypokalemi).
- Bruk av teofyllin (tidligere vanligere ved astma/KOLS).
Merk at hvis atriefrekvensen er under 100 slag per minutt, men kriteriene for morfologi er oppfylt, kalles tilstanden ofte for vandrende pacemaker i atriet (Wandering Atrial Pacemaker) eller multifokal atriell rytme.
Behandling av multifokal atriell takykardi
Behandlingen skiller seg fra andre supraventrikulære takykardier. Hovedfokus er å korrigere den underliggende systemiske tilstanden, da dette ofte fører til spontan konvertering til sinusrytme.
- Kausalbehandling: Optimalisering av lungefunksjon (behandling av KOLS/infeksjon), korrigering av hypoksi, og normalisering av elektrolytter (kalium og magnesium). Seponering av teofyllin bør vurderes.
- Kontraindikasjoner: Elektrisk kardioversjon er generelt ineffektivt og kontraindisert, da arytmien raskt residiverer så lenge de utløsende faktorene er tilstede. Det kan også utløse mer alvorlige arytmier. Digoksin har liten effekt og kan forverre tilstanden pga. økt toksisitet ved hypoksi/hypokalemi.
- Frekvenskontroll:
- Non-dihydropyridin kalsiumkanalblokkere (verapamil eller diltiazem) er ofte foretrukket farmakologisk behandling for å senke ventrikkelfrekvensen, da disse tolereres godt av lungepasienter.
- Betablokkere (selektive, som metoprolol eller bisoprolol) kan være effektive, men må brukes med stor forsiktighet hos pasienter med alvorlig obstruktiv lungesykdom eller astma.
- Ablasjon: AV-knuteablasjon med innsetting av pacemaker kan være en siste utvei ved terapiresistent MAT med høy ventrikkelfrekvens som fører til hjertesvikt (tachycardiomyopati).