ST-segmentdepresjon ved myokardiskemi og differensialdiagnoser
ST-segmentdepresjon på grunn av akutt myokardiskemi
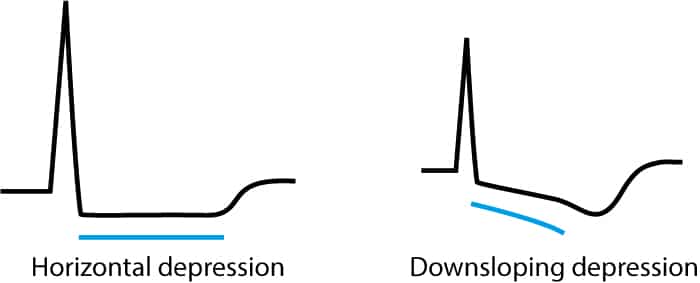
ST-segmentdepresjoner forårsaket av iskemi kjennetegnes morfologisk av et horisontalt eller nedoverhellende (descenderende) ST-segment. Både nordamerikanske (AHA/ACC) og europeiske (ESC) retningslinjer understreker at ST-segmentet må være enten nedadskrånende eller horisontalt for å være diagnostisk signifikant for iskemi. I motsatt fall, ved oppadstigende (ascenderende) ST-segment, er det usannsynlig at iskemi er den primære årsaken, med mindre det foreligger spesifikke syndromer (som omtalt under De Winter). Den horisontale ST-segmentdepresjonen har høyere spesifisitet for myokardiskemi enn den nedadskrånende varianten, som oftere kan sees ved belastning eller sekundære repolariseringsforstyrrelser. Patofysiologisk representerer disse forandringene oftest subendokardiell iskemi, da det subendokardielle laget er mest sårbar for redusert perfusjon og økt veggstress. Se figur 1.
Gjeldende retningslinjekriterier for iskemisk ST-segmentdepresjon (iht. 4. universelle definisjon av hjerteinfarkt):
Nye horisontale eller nedadskrånende ST-senkninger ≥0,5 mm (0,05 mV) i J-punktet i minst to anatomisk sammenhengende avledninger.
Et viktig morfologisk poeng for differensiering er overgangen fra ST-segment til T-bølge. Overgangen fra ST-segment til T-bølge er mer brå og vinklet ved iskemi, mens den normalt er jevn og avrundet. En skarp vinkel mellom ST-segmentet og den proksimale delen av T-bølgen styrker mistanken om en iskemisk genese. Se figur 2.

Iskemiske ST-segmentdepresjoner forekommer både ved NSTE-ACS (NSTEMI og ustabil angina pectoris) og STE-ACS (STEMI). Betydningen av ST-segmentdepresjonen er imidlertid markant forskjellig ved disse tilstandene, og korrekt tolkning er avgjørende for triagering til angiografi:
- Ved NSTE-ACS: Her representerer ST-segmentdepresjoner de primære iskemiske EKG-forandringene som reflekterer subendokardiell iskemi, ofte grunnet inkomplett okklusjon eller betydelig stenosering med økt oksygenbehov. Dypere senkninger og involvering av flere avledninger korrelerer med mer utbredt koronarsykdom og dårligere prognose. ST-segmentdepresjoner ved NSTE-ACS er ofte ledsaget av T-bølgeinversjoner (eller flate T-bølger).
- Ved STE-ACS (STEMI): Her er ST-segmentsenkningene oftest resiproke (speilbilder) til ST-segmentelevasjoner. En ST-elevasjon i en vegg vil ofte gi en ST-depresjon i den motstående veggen. For eksempel vil et inferiort infarkt (elevasjon i II, III, aVF) ofte gi resiproke senkninger i aVL og I.
Posterior hjerteinfarkt og resiproke forandringer
Det er en kritisk feilkilde å tolke alle ST-senkninger som «bare» iskemi eller NSTEMI. Isolerte ST-senkninger i precordialavledningene V1–V3 (ofte størst i V2–V3) representerer ofte et akutt posteriort hjerteinfarkt (okklusjon av RCX eller RCA). Dette er i realiteten et STEMI, men fordi ryggen mangler elektroder på et standard 12-avlednings EKG, ser vi «speilbildet» i fremre avledninger:
- Standard STEMI-kriterier: ST-elevasjon.
- Posteriort infarkt (speilbilde i V1-V3): ST-depresjon, høy R-bølge (speilbilde av Q-bølge) og positiv T-bølge.
Ved mistanke om posteriort infarkt skal man koble opp posteriore avledninger (V7–V9) for å se etter ST-elevasjon. Dette skal behandles som STEMI med akutt revaskularisering.
LMS-stenose og diffus iskemi
Utbredte ST-senkninger i mange avledninger (typisk ≥ 6 avledninger, inkludert inferiort og anteriort) kombinert med ST-elevasjon i aVR (og ofte V1) er et sterkt signal om venstre hovedstamme (LMS) stenose eller alvorlig tre-karsykdom. Dette mønsteret indikerer pan-iskemi (iskemi i store deler av venstre ventrikkel) og representerer en høyrisikotilstand som ofte krever rask kirurgisk eller invasiv intervensjon.
ST-senkninger med oppadstigende (ascenderende) ST-segment er sjelden forårsaket av iskemi, men det finnes ett bemerkelsesverdig og kritisk unntak. Forekomst av oppadstigende ST-senkninger i J-punktet (1-3 mm) som fortsetter inn i høye, symmetriske og fremtredende T-bølger i precordialavledningene (V1-V6) indikerer en akutt proksimal okklusjon i LAD (venstre arteria anterior descendens). Dette EKG-mønsteret omtales som de Winters EKG (eller De Winter’s T-bølger). Dette regnes som en STEMI-ekvivalent og krever umiddelbar aktivering av hjertekateteriseringslab, til tross for manglende ST-elevasjon.
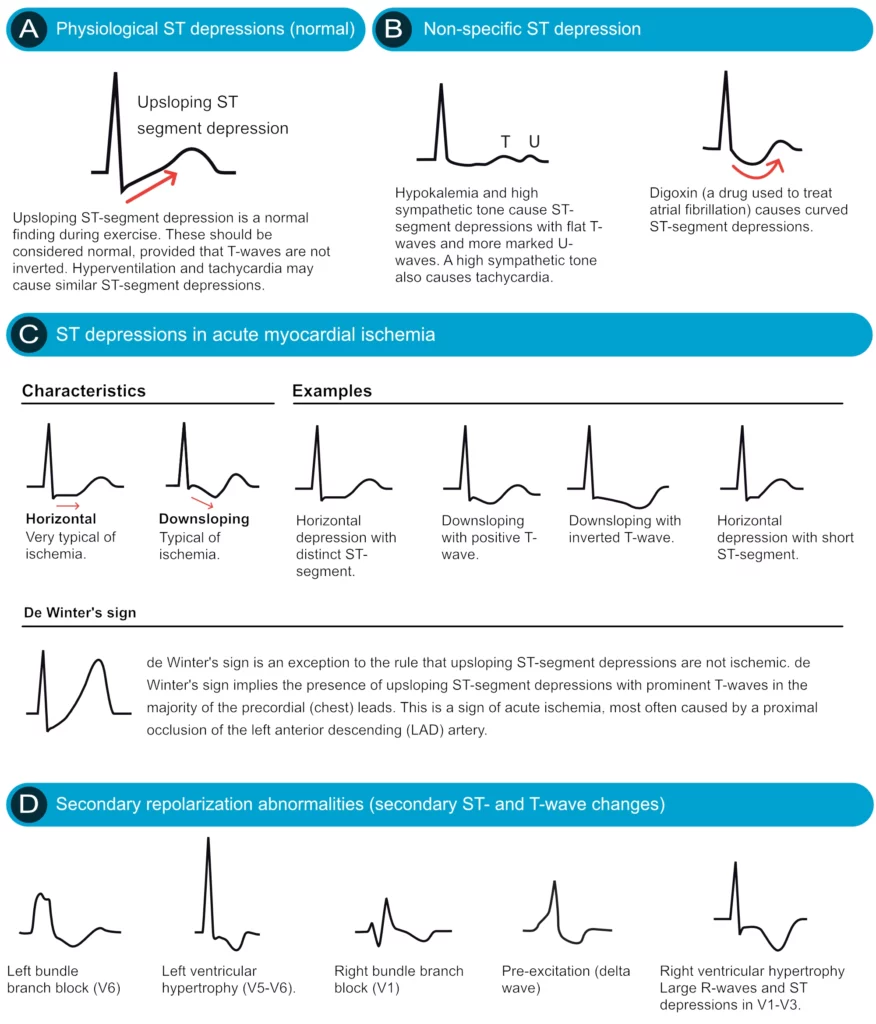
Figur 3 viser alle klinisk relevante differensialdiagnoser, og deres EKG-utseende, til iskemiske EKG-forandringer. Denne figuren må studeres nøye for å unngå falske positive diagnoser av akutt koronarsyndrom.
Differensialdiagnoser ved ST-senkninger
Det er avgjørende å skille iskemiske forandringer fra sekundære og fysiologiske årsaker. Se figur 3 for visuelle eksempler.
Normale (fysiologiske) ST-senkninger
Normale (fysiologiske) ST-senkninger oppstår hyppig under fysisk anstrengelse og ved høy hjertefrekvens. Disse ST-segmentdepresjonene kjennetegnes ved et raskt oppadstigende (ascenderende) ST-segment. Senkningen i J-punktet er vanligvis < 1 mm, og viktigst er at ST-segmentet stiger raskt mot grunnlinjen. Måling av ST-senkning gjøres ofte 60-80 ms etter J-punktet; ved fysiologisk senkning er segmentet ofte normalisert på dette punktet. Noen eksperter mener at disse ST-senkningene representerer en godartet form for fysiologisk atriale repolariseringsforstyrrelser eller mild subendokardiell iskemi uten klinisk betydning. Se Anstrengelsestesting for mer detaljert informasjon om tolkning under belastning.
Hyperventilering
Hyperventilering kan indusere transiente EKG-forandringer, inkludert ST-segmentdepresjoner og T-bølgeinversjoner, som er svært like dem man normalt ser under fysisk trening. Mekanismen antas å være relatert til endringer i pH (respiratorisk alkalose) og elektrolyttskift, samt endret sympatikustonus.
Venstre ventrikkelhypertrofi (LVH), høyre ventrikkelhypertrofi (RVH), grenblokk og pre-eksitasjon
Venstre ventrikkelhypertrofi (LVH), høyre ventrikkelhypertrofi (RVH), venstre grenblokk (LBBB), høyre grenblokk (RBBB) og preeksitasjon (WPW-syndrom) kan alle forårsake ST-segmentdepresjoner. Dette er klassiske eksempler på sekundære ST-T-forandringer.
Fellesnevneren er at en unormal depolarisering (avvikende QRS-kompleks) obligatorisk fører til abnormiteter i repolariseringen (ST-T-segmentet). Ved disse tilstandene forventes diskordans: ST-segmentet og T-bølgen vil peke i motsatt retning av QRS-kompleksets hovedvektor. For eksempel, ved venstre grenblokk (LBBB) i avledning V6 (hvor QRS er positiv), forventes ST-senkning og T-inversjon. Fravær av slike forandringer (såkalt konkordans), eller overdreven diskordans, bør føre til mistanke om iskemi (jf. Sgarbossa-kriterier ved LBBB). Det samme gjelder for kunstige pacemakere; ventrikkelpacing (vanligvis fra høyre ventrikkels apex) gir et LBBB-lignende mønster, og det er derfor forventet å observere sekundære ST-T-forandringer under pacemakerrytme.
Digoksin
Digoksin (digitalis) forårsaker en karakteristisk «hengkøye»-formet (bueformet) nedadstigende ST-depresjon. Dette kalles ofte for «sagging» ST-segment. Forandringen er tydeligst i avledninger med høye R-bølger (typisk V4-V6). Det er viktig å merke seg at denne effekten sees ved terapeutiske nivåer av digoksin og indikerer ikke nødvendigvis intoksikasjon, selv om forandringene blir mer uttalte ved toksisitet.
Sympatisk stimulering og hypokalemi
Sympatisk stimulering (økt katekolaminnivå) og hypokalemi forårsaker ofte uspesifikke ST-segmentforandringer. Ved hypokalemi ser man ofte ST-senkning kombinert med flate T-bølger, fremtredende U-bølger og forlenget QU-intervall.
Hjertesvikt
Hjertesvikt kan forårsake ST-segmentdepresjoner i venstresidige avledninger (V5, V6, I og aVL). Disse senkningene er horisontale eller nedadskrånende og kan skyldes en kombinasjon av venstre ventrikkelhypertrofi, subendokardiell iskemi grunnet høyt veggstress (strain), og medikamentelle effekter (digitalis, diuretika som gir hypokalemi).
Supraventrikulær takykardi
Supraventrikulær takykardi (SVT) forårsaker hyppig ST-segmentdepresjoner, selv hos pasienter med normale koronararterier (frekvensavhengig iskemi eller atriale repolariseringsforstyrrelser som «trekker» ST-segmentet ned). Disse senkningene er vanligvis horisontale eller oppadskrånende og er som regel tydeligst i avledningene V4-V6. Selv om disse ST-segmentsenkningene ofte forsvinner raskt når takykardien termineres, kan uttalte senkninger hos eldre pasienter eller pasienter med risikofaktorer være uttrykk for reell underliggende koronarsykdom som avmaskeres av den høye frekvensen.
Et nytt hjertesyndrom med konkavt oppadstigende ST-senkninger
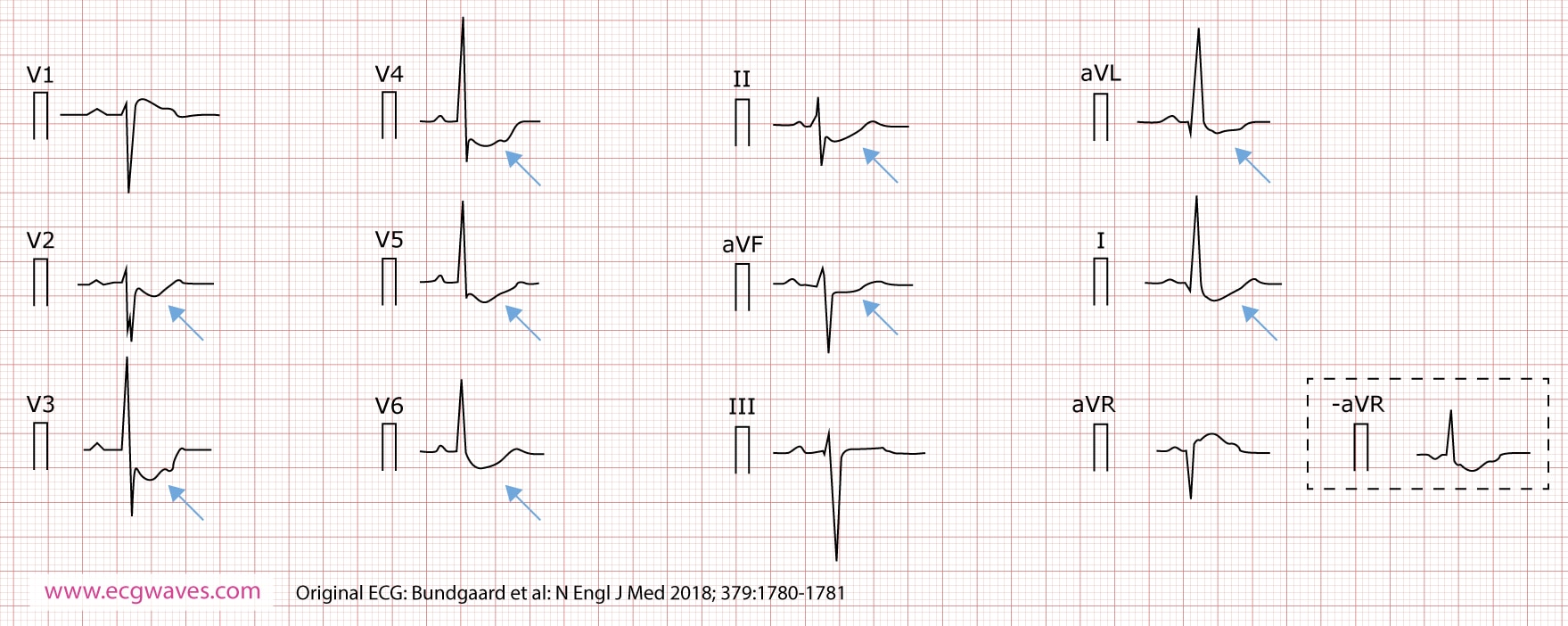
I november 2018 rapporterte forskere fra Danmark, Nederland og Storbritannia om et nytt familiært EKG-syndrom som kjennetegnes av utbredte ST-segmentdepresjoner og en betydelig økt risiko for plutselig hjertestans. Forskerne identifiserte fem ubeslektede familier med trekk som representerer et tidligere ukjent autosomalt dominant syndrom (figur 4).
EKG-et ved dette syndromet er distinkt karakterisert av dype og vedvarende, konkavt stigende ST-segmentdepresjoner i flere avledninger i ekstremitetene og precordialt (V2-V6). I motsetning til iskemiske forandringer, som er dynamiske, er disse EKG-forandringene stabile over tid, men de forsterkes ofte under anstrengelse. Fenotypen inkluderer synkopeepisoder, ikke-vedvarende og vedvarende ventrikulær takykardi (inkludert polymorf VT/ torsade de pointes), ventrikkelflimmer og plutselig hjertestans. Kunnskap om dette mønsteret er viktig for å unngå forveksling med kronisk iskemi eller belastning.