EKG-tegn på hjerteinfarkt: patologiske Q-bølger og patologiske R-bølger
Patologiske Q-bølger er tegn på hjerteinfarkt
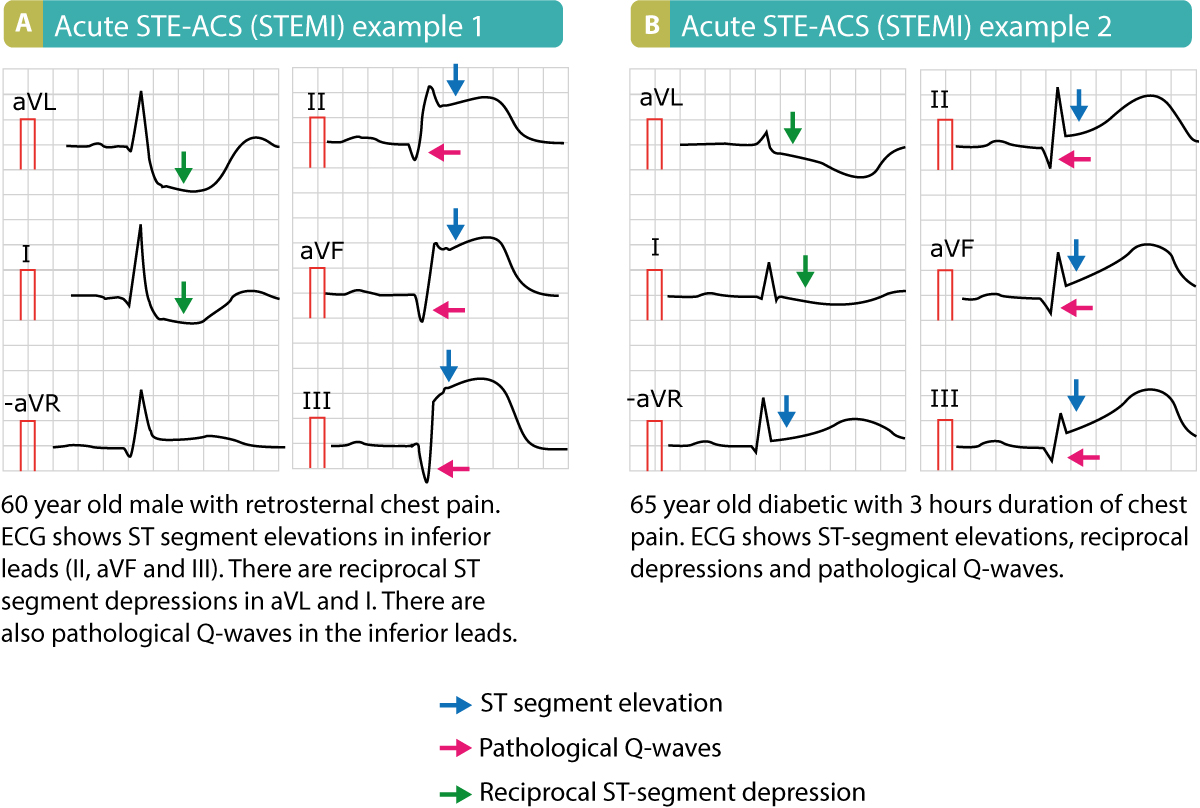
Hjerteinfarkt – særlig hvis det er omfattende – viser seg typisk med patologiske Q-bølger. Disse Q-bølgene er bredere og dypere enn normalt forekommende (fysiologiske) Q-bølger, og de omtales som patologiske Q-bølger. De oppstår vanligvis mellom 6 og 16 timer etter symptomdebut, men kan av og til utvikle seg tidligere i forløpet ved fulminante infarkter. Patofysiologisk representerer Q-bølgen elektrisk inaktivt vev (nekrose). Den klassiske forklaringen, ofte referert til som «vindus-teorien», tilsier at elektroden «ser gjennom» det nekrotiske myokardet og registrerer den intraventrikulære negativiteten fra den motsatte veggen som depolariseres bort fra elektroden.
Standard lærebøker har tradisjonelt lært oss at den patologiske Q-bølgen er en permanent EKG-manifestasjon, og at den representerer et transmuralt infarkt (STEMI). Nyere studier og avansert bildediagnostikk utfordrer imidlertid disse dogmene. Patologiske Q-bølger er ikke nødvendigvis permanente; de kan forsvinne (regrediere) hos opptil 30 % av pasientene med inferiort infarkt over måneder til år. Amplituden til Q-bølgene kan også avta over tid som følge av arrkrymping (fibrosekontraksjon) som reduserer det elektrisk stumme arealet. Dessuten har magnetisk resonanstomografi (kardial MR) vist at patologiske Q-bølger også kan oppstå som følge av omfattende subendokardiale infarkter (NSTEMI), selv om de ikke er transmurale.
Hvis patologiske Q-bølger oppstår som følge av hjerteinfarkt, kan infarktet klassifiseres som et Q-bølgeinfarkt. Selv om skillet mellom Q-bølge- og ikke-Q-bølgeinfarkt har mindre betydning for akuttbehandlingen enn skillet mellom STEMI og NSTEMI, har det prognostisk verdi. Pasienter med utviklede Q-bølger har generelt større infarktstørrelse, lavere venstre ventrikkel ejeksjonsfraksjon (LVEF) og høyere mortalitet sammenlignet med pasienter uten Q-bølger. Q-bølgeinfarkt er derfor for det meste et resultat av transmuralt infarkt (STEMI), men kan altså være forårsaket av omfattende subendokardiell iskemi (NSTEMI).
For å stille diagnosen Q-bølgeinfarkt må det foreligge patologiske Q-bølger i minst to anatomisk sammenhengende avledninger (naboavledninger). En isolert Q-bølge i én enkelt avledning er sjeldent patologisk (unntatt V1–V3 hvor enhver Q kan være signifikant, eller gamle V4). Hos pasienter med STEMI forekommer ST-segmenthevninger og patologiske Q-bølger i de samme avledningene i akuttfasen. Derfor kan distribusjonen av patologiske Q-bølger brukes til å lokalisere infarktområdet og den skyldige koronararterien (kulprit-arterie):
- Septalt/Anteriort: Q-bølger i V1–V4 (LAD-okklusjon).
- Lateralt: Q-bølger i I, aVL, V5–V6 (LCx eller diagonal gren av LAD).
- Inferiort: Q-bølger i II, III, aVF (RCA eller LCx).
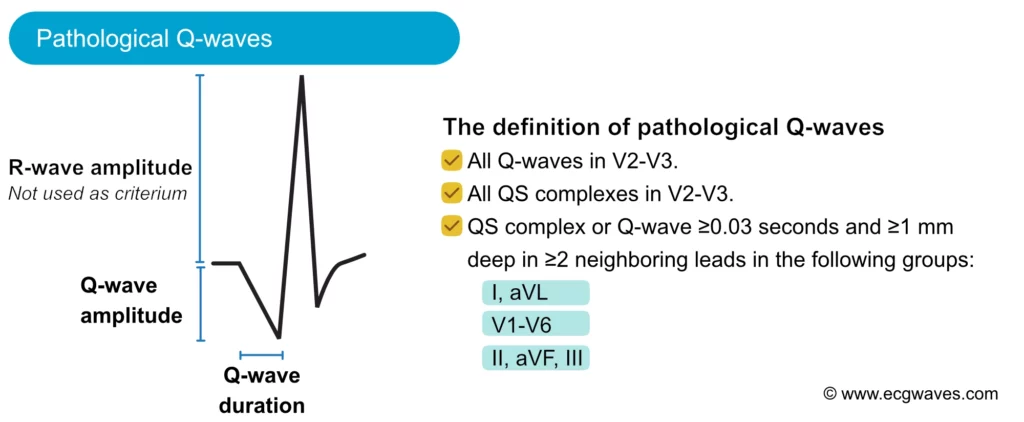
EKG-kriterier for patologiske Q-bølger (Q-bølgeinfarkt)
| Avledning | Definisjon av patologisk Q-bølge | Normale varianter og differensialdiagnoser |
|---|---|---|
| V2-V3 | ≥0,02 s eller QS-kompleks* | Ingen. En Q-bølge i V2–V3 regnes nesten alltid som patologisk og indikerer ofte anteroseptal skade. |
| Alle andre avledninger (I, II, III, aVR, aVL, aVF, V4-V6) | ≥0,03 s og ≥1 mm dyp (eller QS-kompleks) | Personer med elektrisk akse 60-90° (vertikal akse) viser ofte en liten q-bølge i aVL. Avledningene V5-V6 viser ofte en liten q-bølge (kalt septal q-bølge, som representerer normal septal depolarisering fra venstre mot høyre). Et isolert QS-kompleks er tillatt i avledning V1 (på grunn av manglende r-bølge eller høyt plassert elektrode). Avledning III viser av og til en stor isolert Q-bølge; dette kalles en respiratorisk (posisjonell) Q-bølge, fordi amplituden varierer med respirasjonen (den forsvinner ofte ved dyp inspirasjon). Avledning III kan også vise små Q-bølger (ikke relatert til respirasjon) hos personer med elektrisk akse -30° til 0°. |
Differensialdiagnoser: Ikke-iskemiske Q-bølger
Det er avgjørende for klinikeren å vite at patologiske Q-bølger ikke er patognomoniske for koronarsykdom («Q-bølge-mimickers»). Følgende tilstander kan gi Q-bølger eller QS-mønstre uten at det foreligger hjerteinfarkt:
- Hypertrofisk kardiomyopati (HCM): Kan gi dype, smale «dolk-lignende» Q-bølger, typisk lateralt (I, aVL, V5-V6) eller inferiort, grunnet septal hypertrofi.
- Venstre grenblokk (LBBB): Gir ofte QS-komplekser i V1-V3, som feilaktig kan tolkes som et anteroseptalt infarkt.
- WPW-syndrom (pre-eksitasjon): Delta-bølgen kan være negativ i visse avledninger og simulere en Q-bølge (pseudo-infarkt mønster).
- Akutt lungeemboli: Kan gi Q-bølge i avledning III (som del av S1Q3T3-mønsteret), som må skilles fra inferiort infarkt.
- Infiltrative sykdommer: Amyloidosis og sarkoidose kan erstatte myokardvev med elektrisk inaktivt vev og dermed gi Q-bølger («pseudoinfarkt»).
Følgende figur viser patologiske Q-bølger hos to pasienter med akutt STEMI.
Patologiske R-bølger indikerer også tidligere hjerteinfarkt (Bakveggsinfarkt)
Mens Q-bølger er standardmarkøren for nekrose i de fleste avledninger, er diagnostikken av infarkter i venstre ventrikkels bakvegg (posterior vegg) annerledes. Standard 12-avlednings EKG har ingen elektroder på ryggsiden. Derfor ser vi ikke Q-bølgene fra et posteriort infarkt direkte. I stedet ser vi de resiproke forandringene (speilbildet) i de fremre prekordialavledningene V1–V3. En dyp Q-bølge posteriort vil derfor fremstå som en høy R-bølge anteriort.
Gjeldende europeiske retningslinjer (ESC) bekrefter at patologiske R-bølger i V1–V3 er ekvivalent med Q-bølger ved posterior skade. Dette kalles ofte for et «strengt posteriort infarkt».
Kriterier for patologiske R-bølger (tegn på posteriort infarkt):
R-bølge ≥0,04 s (40 ms) i V1-V2 og R/S-ratio ≥1 med samtidig positiv T-bølge i fravær av ledningsdefekt (som høyre grenblokk eller WPW).
R/S-ratio > 1 innebærer at R-bølgen er større enn S-bølgen (den dominante avbøyningen er positiv).
Ved mistanke om patologiske R-bølger bør man alltid supplere med opptak av posteriore avledninger (V7, V8, V9). I disse avledningene vil man ved et ekte posteriort infarkt kunne se de «manglende» Q-bølgene og eventuelle ST-hevninger.