Klassifisering av akutt koronarsyndrom (AKS) og akutt hjerteinfarkt (AMI)
Klassifisering, diagnose og definisjoner av akutt koronarsyndrom (AKS) og akutt hjerteinfarkt (AMI)
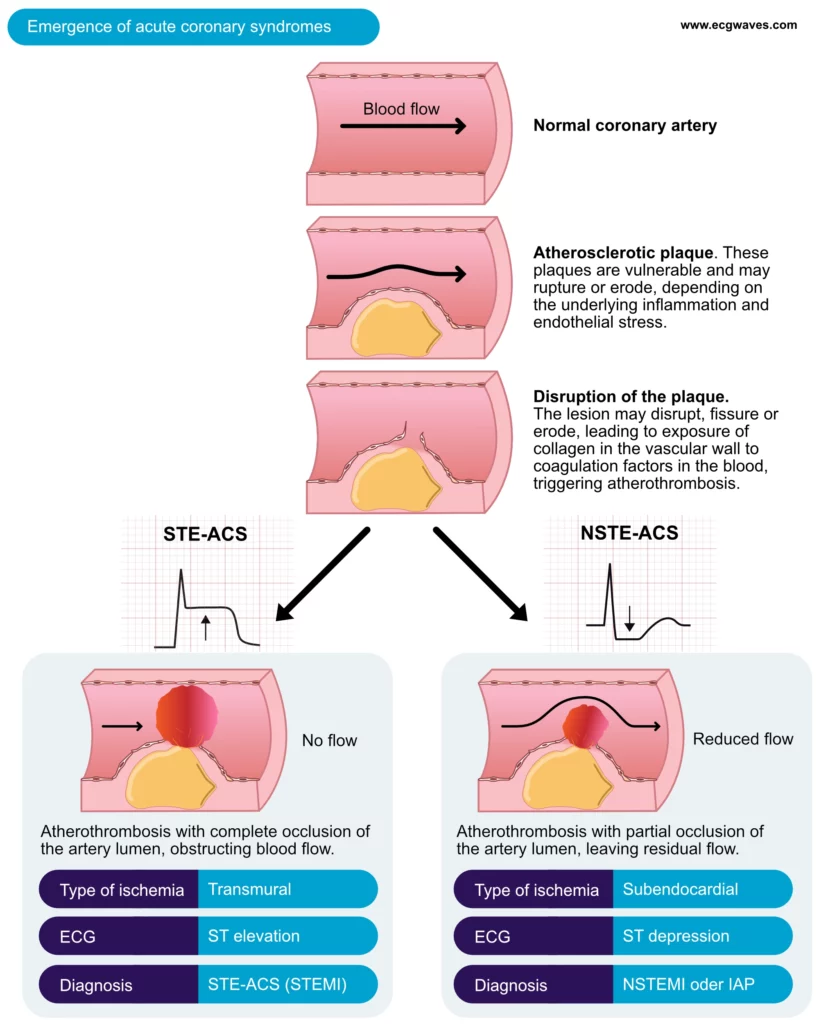
Akutt koronarsyndrom (AKS) er en fellesbetegnelse for kliniske tilstander forårsaket av akutt myokardiskemi. Patofysiologisk oppstår dette oftest når et aterosklerotisk plakk sprekker (plakkruptur) eller eroderer, noe som resulterer i eksponering av trombogene substanser. Dette aktiverer trombocytter og koagulasjonsfaktorer, som fører til dannelse av en intrakoronar trombe. En slik trombe kan forårsake okklusjon av arterien og dermed hindre oksygentilførsel til hjertemuskelen. Okklusjonen kan være total eller subtotal, avhengig av størrelsen på tromben, plakket og eventuell vasokonstriksjon. Klinisk presenterer pasienten seg ofte med akutte retrosternale brystsmerter, dyspné eller vegetative symptomer som følge av den brå reduksjonen i koronar blodstrøm.
Akutt koronarsyndrom inndeles klassisk basert på EKG-funn ved innkomst i to hovedkategorier: STE-ACS og NSTE-ACS. Denne inndelingen er avgjørende for valg av akuttbehandling og revaskulariseringsstrategi.
STE-ACS (akutt koronarsyndrom med ST-elevasjon) omfatter pasienter som presenterer seg med brystsmerter og vedvarende (>20 minutter) ST-elevasjoner på EKG. Tilstanden skyldes oftest en akutt og total okklusjon av en epikardial koronararterie. Uten rask reperfusjon vil myokardcellene dø, og pasienten utvikler et STEMI (ST-elevasjonsinfarkt).
NSTE-ACS (akutt koronarsyndrom uten ST-elevasjon) omfatter pasienter med akutte brystsmerter, men uten signifikante ST-elevasjoner på EKG. EKG kan i stedet vise ST-segmentsenkninger (depresjoner), T-bølgeinversjoner, eller være helt normalt. NSTE-ACS er patofysiologisk assosiert med subtotal okklusjon eller okklusjon av en mindre sidegren, eventuelt med intermitterende embolisering av trombemasser distalt i karet. Klinisk deles NSTE-ACS videre inn basert på biokjemiske markører (troponiner):
- NSTEMI (Non-ST-elevation Myocardial Infarction): Foreligger når det er objektivt bevis på myokardskade i form av stigning og/eller fall i hjertetroponiner over 99-persentilen.
- Ustabil angina (UA): Foreligger når pasienten har symptomer forenlig med AKS, men ingen biokjemisk påvisbar myokardskade (normale troponiner). Ustabil angina betraktes som en varseltilstand for hjerteinfarkt. Med innføringen av høysensitive troponiner (hs-cTn) har antallet pasienter diagnostisert med UA sunket, da selv små myokardskader nå detekteres og klassifiseres som NSTEMI.
NSTEMI og ustabil angina deler patofysiologi og behandlingsprinsipper, men prognosen og intensiteten i overvåkningen avhenger av risikoprofilen. Forskjellen mellom STE-ACS og NSTE-ACS ligger primært i akuttfasens EKG-bilde og hastverket med å utføre koronarangiografi.
Se figur 1, som illustrerer det naturlige forløpet av koronarsykdom, fra risikofaktorer til akutt koronarsyndrom. Den viser også en klassifisering av akutte koronarsyndromer og hjerteinfarkt. Leseren bør studere dette diagrammet nøye for å forstå sammenhengen mellom patologi, EKG og diagnose.
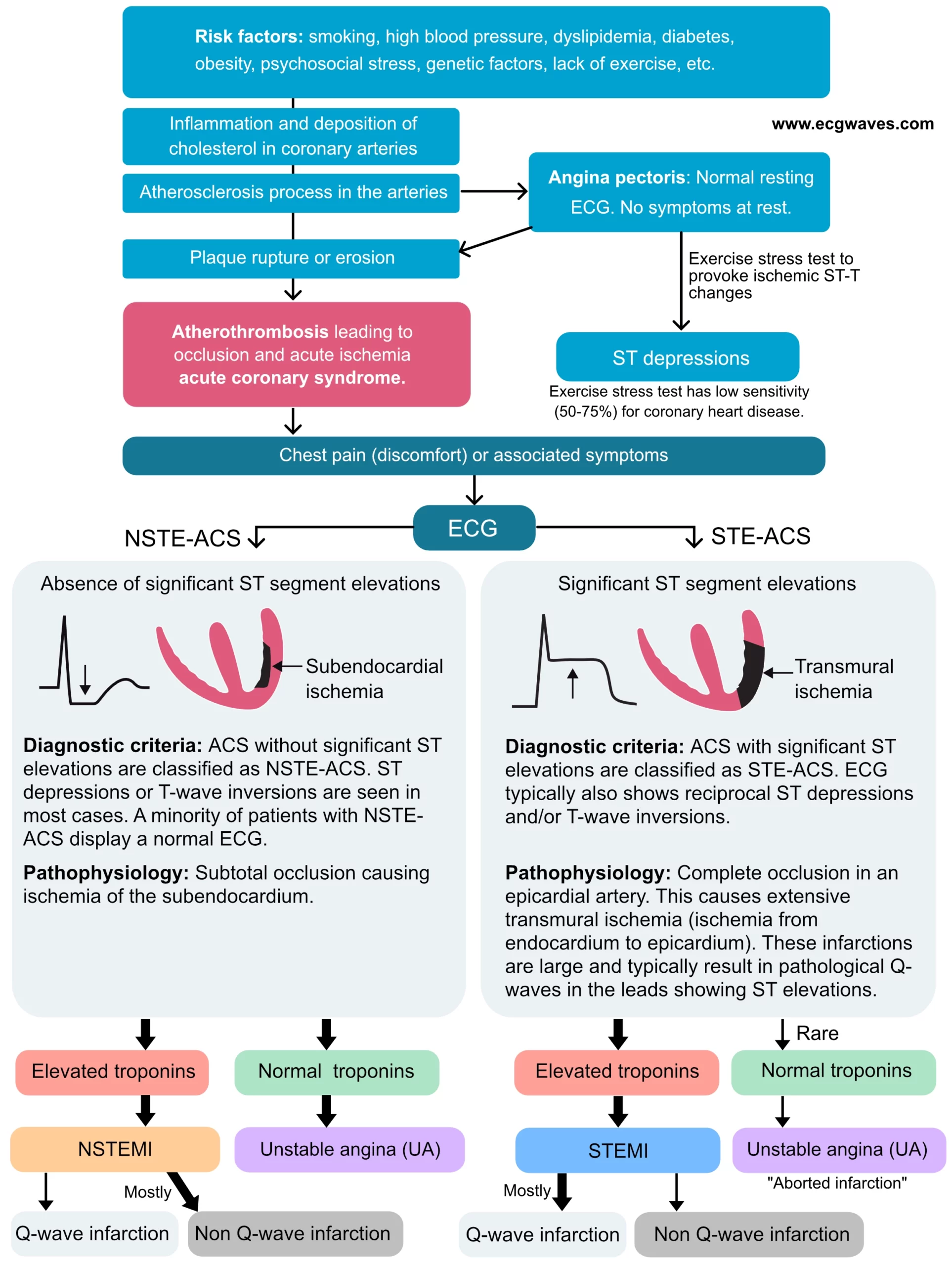
Akutt hjerteinfarkt: en diagnose basert på hjertetroponiner
Diagnosen akutt hjerteinfarkt (AMI) stilles klinisk når det foreligger akutt myokardskade med et dynamisk forløp av biokjemiske markører, i en klinisk setting som taler for iskemi. De mest spesifikke markørene er hjertetroponiner (troponin I eller T). I henhold til den fjerde universelle definisjonen av hjerteinfarkt kreves det:
- Deteksjon av stigning og/eller fall i hjertetroponiner, der minst én verdi er over 99-persentilen av øvre referansegrense (URL).
- Minst ett av følgende tegn på iskemi:
- Symptomer på akutt myokardiskemi.
- Nye iskemiske EKG-forandringer (nye ST-T-forandringer eller venstre grenblokk).
- Utvikling av patologiske Q-bølger.
- Bildediagnostisk bevis på nytt tap av viabelt myokard eller nye regionale veggbevegelsesforstyrrelser.
- Påvisning av koronartrombe ved angiografi eller obduksjon.
Når forhøyede troponinnivåer bekreftes hos pasienter med STE-ACS, klassifiseres tilstanden som STEMI (ST-elevasjonsinfarkt). Når forhøyede troponinnivåer bekreftes hos pasienter med NSTE-ACS, klassifiseres tilstanden som NSTEMI (myokardinfarkt uten ST-elevasjon). Hvis troponinnivåene er normale hos pasienter med NSTE-ACS, klassifiseres tilstanden som ustabil angina (UA). Se Diagnostiske kriterier for hjerteinfarkt for mer informasjon.
Type 1 og Type 2 hjerteinfarkt
Det er viktig for klinikeren å skille mellom ulike typer hjerteinfarkt, da behandlingen varierer:
- Type 1 hjerteinfarkt: Spontant infarkt forårsaket av plakkruptur, sårdannelse, fissur, erosjon eller disseksjon med påfølgende intrakoronar trombe som fører til redusert blodstrøm. Dette er den klassiske mekanismen ved AKS.
- Type 2 hjerteinfarkt: Infarkt sekundært til ubalanse mellom oksygentilbud og oksygenbehov (supply/demand mismatch), uten akutt aterotrombotisk hendelse. Eksempler inkluderer alvorlig anemi, takyarytmier, hypertensiv krise eller respirasjonssvikt. Behandlingen rettes her primært mot den underliggende årsaken, ikke nødvendigvis antitrombotisk behandling.
Figur 2 (nedenfor) viser ST-segmentdepresjon, ST-segmentheving og T-bølgeinversjon. Disse EKG-forandringene vil bli diskutert i detalj i de påfølgende kapitlene.
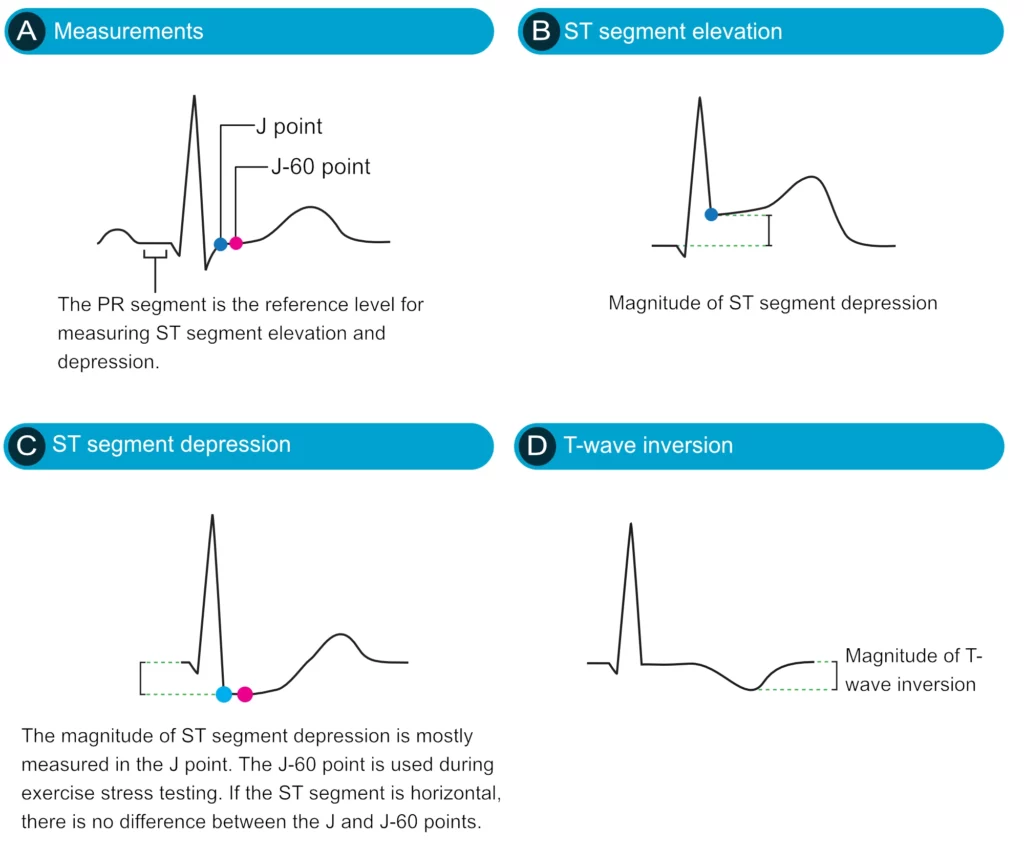
STE-ACS (akutt koronarsyndrom med ST-elevasjon) og STEMI (hjerteinfarkt med ST-elevasjon)
Akutte koronarsyndromer med signifikante ST-elevasjoner klassifiseres som STE-ACS. Dette representerer en medisinsk nødsituasjon som krever umiddelbar revaskularisering. Så godt som alle tilfeller av STE-ACS fører til myokardnekrose og forhøyede troponinnivåer, og tilstanden klassifiseres da som ST-elevasjonsinfarkt (STEMI). Tromben som forårsaker STE-ACS, er oftest lokalisert proksimalt i en større epikardial koronararterie, og den okkluderer hele arterielumen (dvs. at intet blod passerer tromben). Den påfølgende iskemien er transmural, noe som innebærer at den er omfattende og strekker seg gjennom hele ventrikkelveggen fra endokardiet til epikardiet (figur 1 og 2).
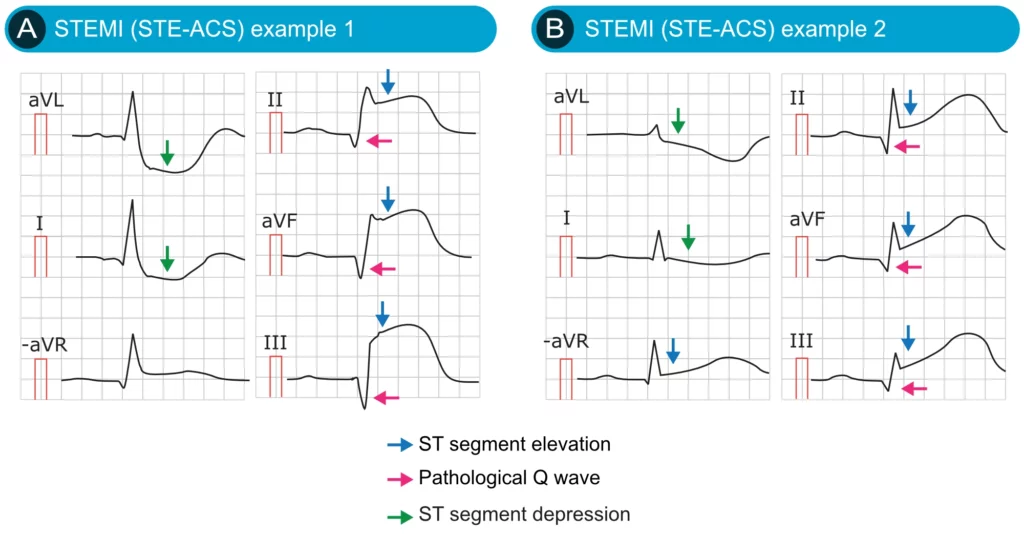
EKG-egenskaper ved STE-ACS (STEMI)
EKG er det viktigste verktøyet for å identifisere STE-ACS. Avledningene som viser ST-elevasjoner, korrelerer direkte med det iskemiske området og hvilken koronararterie som er okkludert («culprit artery»). Dette betyr for eksempel at ST-elevasjoner i avledning V3 og V4 (fremre brystavledning) gjenspeiler transmural fremre iskemi, oftest forårsaket av okklusjon i LAD (venstre nedadgående arterie).
For å oppfylle kriteriene for STE-ACS, må ST-elevasjoner finnes i minst to anatomisk sammenhengende avledninger. Anatomisk sammenhengende innebærer at avledningene må avbilde samme del av hjertet, for eksempel V1 og V2 (septalt), V5 og V6 (lateralt), eller II, III og aVF (inferiort). Grenseverdien for signifikant ST-elevasjon er vanligvis ≥ 1 mm i alle avledninger unntatt V2-V3, hvor grensen er høyere og kjønns-/aldersavhengig (se retningslinjer). I de fleste tilfeller ledsages ST-segmenthevningene av resiproke ST-segmentsenkninger. Slike resiproke forandringer forekommer i avledninger som detekterer de iskemiske vektorene fra motsatt vinkel. For eksempel vil et inferiort infarkt (ST-løft i II, III, aVF) ofte vise resiproke senkninger i aVL og I.
Etter revaskularisering (eller spontan reperfusjon) normaliseres ST-elevasjonene gradvis og etterfølges ofte av T-bølgeinversjoner. Sistnevnte kan vedvare i uker eller måneder. Ved manglende reperfusjon vil ST-elevasjonene etter hvert avta, og det utvikles Q-bølger.
STEMI-ekvivalenter
Det er viktig å være klar over at noen pasienter har total koronarokklusjon uten klassiske ST-elevasjoner. Disse mønstrene kalles «STEMI-ekvivalenter» og bør behandles like aggressivt som STEMI:
- Nyoppstått venstre grenblokk (LBBB): Kan maskere iskemiske forandringer. Sgarbossa-kriteriene kan brukes for å identifisere infarkt ved LBBB.
- Isolert bakre vegginfarkt (Posterior STEMI): Vises som ST-senkninger i V1-V3 (speilbilde av elevajsoner i bakveggen). Bekreftes ofte ved å ta posteriore avledninger (V7-V9).
- De Winter-tegnet: Oppadgående ST-depresjon som går over i en høy, symmetrisk T-bølge i V1-V4, som indikerer proksimal LAD-okklusjon.
Patologiske Q-bølger kan oppstå hvis infarktområdet er stort og gjennomgående (transmuralt). Disse Q-bølgene er unormalt brede (>0,04 s) og dype. De vitner om irreversibel skade og at myokardvevet er elektrisk inaktivt (arrvev). Infarkter som etterlater patologiske Q-bølger, kalles Q-bølgeinfarkt, men skillet mellom Q-bølge og ikke-Q-bølgeinfarkt er mindre klinisk relevant i akuttfasen enn skillet mellom STEMI og NSTEMI.
I svært sjeldne tilfeller kan tromben løse seg opp (enten spontant eller på grunn av rask prehospital medikamentell behandling) før infarktprosessen begynner. I slike tilfeller er troponinnivået ikke forhøyet, og tilstanden klassifiseres som ustabil angina (eller avbrutt hjerteinfarkt). Dette er imidlertid sjeldent ved STE-ACS, fordi praktisk talt alle tilfeller utvikler seg til STEMI.
Pasienter med STE-ACS (STEMI) har uttalte symptomer (særlig brystsmerter) og høy risiko for ventrikulære arytmier i den akutte fasen. Dette skyldes at det iskemiske området er omfattende og elektrisk ustabilt. Potensielt livstruende ventrikulære arytmier (ventrikkeltakykardi og ventrikkelflimmer) kan forekomme, og slike arytmier forårsaker praktisk talt alle dødsfall i prehospital fase og tidlig sykehusfase. Dødsfall på grunn av pumpesvikt (kardiogent sjokk) er mindre vanlig initialt, men er en alvorlig komplikasjon ved store infarkter, spesielt fremre veggs infarkter.
STE-ACS (STEMI) behandles etter prinsippet «tid er muskel». Behandlingen består av umiddelbar revaskularisering, primært ved primær PCI (perkutan koronar intervensjon). Hvis transporttiden til et PCI-senter er for lang (>120 minutter fra diagnosetidspunkt), skal trombolyse (fibrinolyse) vurderes. I tillegg gis potent dobbel platehemming (acetylsalisylsyre + P2Y12-hemmer som ticagrelor eller prasugrel) og antikoagulasjon (f.eks. ufraksjonert heparin eller enoksaparin). Denne kombinasjonen reduserer dødeligheten markant ved å gjenopprette koronar blodstrøm og forhindre re-okklusjon.
NSTE-ACS (akutt koronarsyndrom uten ST-elevasjon): NSTEMI (hjerteinfarkt uten ST-elevasjon) og ustabil angina
Alle akutte koronarsyndromer som ikke oppfyller kriteriene for STE-ACS, klassifiseres ved første kontakt som NSTE-ACS. Patofysiologisk skyldes dette ofte en ruptur av et ustabilt plakk med påfølgende trombedannelse som gir en partiell okklusjon, eller en transient (forbigående) totalokklusjon. Distal embolisering av mikrotromber fra plakket til mikrosirkulasjonen er også en viktig mekanisme.
Fordi okklusjonen er partiell eller intermitterende, vil iskemien først og fremst ramme subendokardiet, som er den delen av hjertemuskelen som er mest sårbar for iskemi. Dette forklares av følgende fysiologiske prinsipper:
- Subendokardiet ligger lengst unna koronararteriene som forløper på overflaten (epikardiet), og perfusjonstrykket er lavest her.
- Subendokardiet utsettes for det høyeste veggstresset (trykket fra ventrikkelhulen) under systolen, noe som ytterligere kompromitterer blodstrømmen.
- Oksygenet i ventrikkelhulen diffunderer ikke tilstrekkelig dypt inn i vevet til å forsyne subendokardiet.
Disse faktorene forklarer hvorfor subendokardiet har dårligst oksygenreserve og rammes først ved redusert tilbud.
NSTE-ACS klassifiseres som ikke-ST-elevasjonsinfarkt (Non-STEMI, NSTEMI ) hvis troponinnivået er forhøyet (over 99-persentilen). Hvis troponinnivået er normalt (og forblir normalt ved gjentatte målinger), klassifiseres tilstanden som ustabil angina pectoris. Ustabil angina kan betraktes som et forestående hjerteinfarkt, men med moderne høysensitive troponiner klassifiseres de fleste slike pasienter i dag som små NSTEMI (figur 1 og 2).
EKG-kjennetegn ved NSTE-ACS (NSTEMI, ustabil angina)
Kjennetegnet på NSTE-ACS (NSTEMI) i EKG er horisontale eller nedadgående ST-senkninger (depresjoner) og/eller T-bølgeforandringer. T-bølgeforandringene kan manifestere seg som T-bølgeinversjoner (negative T-bølger) eller avflatning. Det er en viktig klinisk distinksjon at i motsetning til ved STEMI, vil ikke EKG-avledningene med ST-segmentdepresjoner ved NSTE-ACS nødvendigvis peke direkte på det iskemiske området eller hvilken arterie som er affisert. ST-senkninger i V1-V4 betyr ikke nødvendigvis fremre veggs iskemi, men kan være et uttrykk for diffus subendokardial iskemi («summation vector»). ST-segmentdepresjoner er derfor mindre egnet til å lokalisere «culprit-arterie» enn ST-elevasjoner. Se Lokalisering av akutt hjerteinfarkt og culprit-arterie for detaljer om hvordan man lokaliserer iskemi/infarkt ved hjelp av EKG.
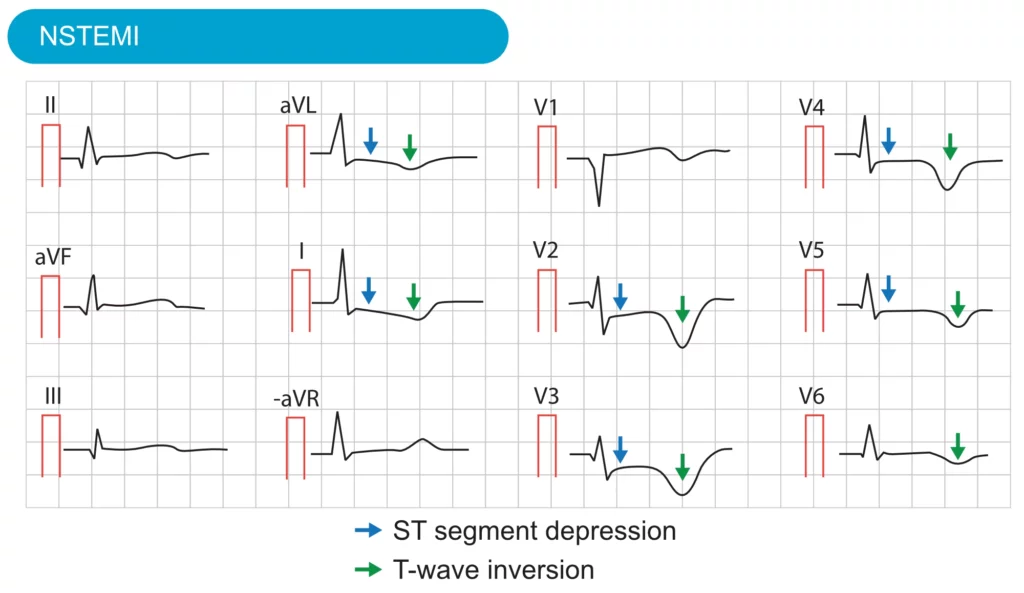
Patologiske Q-bølger utvikles vanligvis ikke ved NSTEMI, noe som forklares med at disse infarktene oftest er subendokardiale og ikke transmurale. Dette er imidlertid ingen absolutt regel; omfattende subendokardiale infarkter kan absolutt føre til reduksjon av R-bølgehøyde eller utvikling av Q-bølger.
T-bølgeinversjoner blir også ofte misforstått. Isolerte T-bølgeinversjoner, dvs. T-bølgeinversjoner uten samtidige ST-segmentavvik og uten smerter, er ofte post-iskemiske («reperfusjonstegn»). T-bølgeinversjoner som ledsages av brystsmerter og eventuelle ST-segmentdepresjoner, er derimot en sterk indikasjon på pågående iskemi.
Et mindretall av pasientene med NSTE-ACS har normalt EKG ved ankomst. Det er imidlertid uvanlig å ha et helt normalt EKG gjennom hele forløpet dersom det foreligger en NSTEMI; de fleste pasienter vil utvikle dynamiske EKG-forandringer. Et normalt EKG ved ankomst kan ikke brukes til å utelukke myokardiskemi/infarkt (høy negativ prediktiv verdi krever også negative troponiner). Det finnes infarkter som ikke forårsaker EKG-forandringer (f.eks. i «stumme» områder som circumflex-territoriet), og det finnes tilfeller der tromben er dynamisk, noe som gir varierende EKG-forandringer fra minutt til minutt.
Behandling og timing av angiografi ved NSTE-ACS
NSTE-ACS (ikke-STEMI) behandles med antiiskemiske medikamenter (betablokkere, nitrater) og antitrombotiske medikamenter (dobbel platehemming, antikoagulasjon). De fleste pasientene skal gjennomgå koronar angiografi med sikte på å utføre PCI eller henvises til bypass-kirurgi (CABG). I motsetning til STEMI, hvor «umiddelbar» respons er påkrevd, stratifiseres NSTE-ACS pasienter i henhold til risiko:
- Umiddelbar invasiv strategi (< 2 timer): Pasienter med svært høy risiko (hemodynamisk ustabilitet, kardiogent sjokk, tilbakevendende/refraktære brystsmerter tross behandling, livstruende arytmier). Disse behandles som STEMI-pasienter.
- Tidlig invasiv strategi (< 24 timer): Pasienter med høy risiko (sikker diagnose av NSTEMI med troponinendring, dynamiske EKG-forandringer, GRACE-score > 140). Dette er standard for de fleste bekreftede NSTEMI.
- Selektiv invasiv strategi: Pasienter med lav risiko kan utredes elektivt eller med non-invasive stresstester først.
Sist, men ikke minst, kan NSTE-ACS faktisk oppstå på grunn av en proksimal og komplett okklusjon (som vanligvis fører til STE-ACS) hvis det affiserte myokardiet har omfattende kollateralsirkulasjon. Kollateral sirkulasjon, som er vanlig hos pasienter med langvarig koronarsykdom, innebærer at det iskemiske området får blodstrøm fra andre koronararterier via små anastomoser. Dette kan «beskytte» hjertet mot transmural iskemi og dermed forhindre ST-elevasjoner til tross for total okklusjon.
Figur 6 (nedenfor) oppsummerer klassifiseringen av akutt hjerteinfarkt og koronarsyndromer.
Normalisering av EKG-forandringer
Etter et akutt hjerteinfarkt gjennomgår EKG en evolusjon. ST-T-forandringer normaliseres vanligvis i løpet av dager eller uker. Ved vellykket reperfusjon (PCI) skjer denne normaliseringen raskere. Varigheten av forandringene er lengre hvis iskemi resulterer i et større infarkt. QRS-forandringer, spesielt patologiske Q-bølger, er for det meste permanente tegn på gjennomgått infarkt, selv om de kan bli mindre fremtredende over år. Vedvarende ST-elevasjon flere uker etter et infarkt bør vekke mistanke om utvikling av ventrikkelaneurisme.
MINOCA (Myocardial Infarction with Non-Obstructive Coronary Arteries)
En viktig undergruppe av pasienter med diagnosen akutt hjerteinfarkt (oppfyller kriteriene med troponinstigning og iskemiske tegn) har ingen signifikant stenose (>50 %) ved koronar angiografi. Dette kalles MINOCA. Det er en arbeidodiagnose som krever videre utredning for å finne underliggende årsak. Årsaker til MINOCA kan inkludere:
- Plakkruptur eller erosjon i små kar som ikke er synlig på angiografi.
- Koronarspasme (Prinzmetals angina).
- Koronarembus/mikroembolisering.
- Spontan koronardisseksjon (SCAD) – spesielt hos yngre kvinner.
Det er viktig å skille MINOCA fra tilstander som etterligner hjerteinfarkt med troponinstigning, men som ikke er iskemi (f.eks. myokarditt eller Takotsubo kardiomyopati). MR av hjertet er ofte avgjørende i utredningen av disse pasientene.
Risikostratifisering hos pasienter med akutt koronarsyndrom: TIMI- og GRACE-skår
Tidlig og nøyaktig risikovurdering er avgjørende for å bestemme behandlingsnivå og hastegrad for invasiv utredning ved NSTE-ACS. En slik risikovurdering kartlegger sannsynligheten for død eller nye iskemiske hendelser på kort og lang sikt. Europeiske retningslinjer (ESC) anbefaler bruk av formelle risikoskåringsverktøy.
De best validerte risikomodellene er GRACE (Global Registry of Acute Coronary Events) og TIMI (Thrombolysis In Myocardial Infarction). Disse modellene inkluderer variabler som alder, hjertefrekvens, blodtrykk, kreatinin, Killip-klasse (tegn på hjertesvikt), EKG-forandringer og troponinnivåer.
- GRACE-skår: Anses som den mest nøyaktige for å forutsi dødelighet både på sykehus og etter 6 måneder. En GRACE-skår > 140 indikerer høy risiko og er en indikasjon for tidlig invasiv strategi (< 24 timer).
- TIMI-skår: Er enklere å bruke ved sengen da den består av 7 binære variabler, men den har noe lavere diskrimineringsevne enn GRACE.